지속적 혈당 모니터링 기기를 적용 중인 제2형 당뇨병 및 당뇨병 전단계 환자를 위한 스마트폰 기반 식이조절 코칭 프로그램 콘텐츠 개발과 적용가능성
Abstract
Objectives
The purpose of this study is to develop program contents for healthy dietary lifestyle in patients with type 2 diabetes and pre-diabetes using continuous glucose monitoring and to analyze their feasibility using the RE-AIM plan evaluation framework.
Methods
Data were collected from November 2020 to February 2021. The program was developed through the process of analysis-design-development-implementation and evaluation. It consisted of diabetes-diet education, dietary feedback, individual coaching, and group coaching. Twenty three patients participated the intervention for 4 weeks. Participation rate, achievement level of intervention, health outcome, and accuracy of performance were evaluated.
Results
In terms of reach, 77.8% of the participants sent pictures of their meal during 4 weeks. In terms of effectiveness, fat intakes (Z=-1.96, p=0.049) and BMI (Z=-2.33, p=0.020) increased significantly after the intervention. Coaching times on the adoption side were 127.5 min per week. Participants and coaching providers showed 100% adherence.
Conclusions
These results suggest that dietary coaching program deserves to be applied to community practice for diabetes management.
Key words: Diabetes mellitus, Prediabetes, Nutrition, Coaching, Diet
서 론
최근 5년간 당뇨병의 유병률은 꾸준히 증가하여 30세 이상 성인의 13.8%가 당뇨병 환자이고, 당뇨병 전단계인 공복혈당장애 유병률은 26.9%이다[ 1]. 이는 2019년 국제당뇨연방(International Diabetes Federation)에서 밝힌 20대에서 79세까지 당뇨병 유병률 9.3% [ 2]를 웃도는 수치이다. 하지만, 2007년부터 2009년 사이의 자료에 비해 2016년부터 2017년까지 당뇨병의 치료율과 목표혈압을 달성한 당뇨병 환자의 비율은 각각 16.1%와 10.3% 증가하였다. 이는 생활습관의 개선과 투약이 당뇨병의 진행을 막는데 중요한 역할을 할 뿐만 아니라, 합병증이 예방될 수 있음을 보여준 것이다. 뿐만 아니라, 당뇨병 전단계는 당뇨병 진단기준에 부합하진 않지만 증가된 당화혈색소, 공복 혹은 식후 고혈당을 보이는 상태이다[ 3]. 이 시기는 비정상적인 혈당 조절로 미세혈관을 비롯한 혈관 손상의 위험이 증가하여 혈관질환 및 ST분절상승 심근경색(ST-segment elevation myocardial infarction)을 경험할 위험이 높으며 주요 임상적 결과가 당뇨병 환자의 합병증의 양상과 닮아 있다[ 4]. 또한 코카시안에 비해 아시아인은 공복혈당의 극단치를 가지는 경우 베타세포의 기능이나 인슐린 분비 능력이 더 많이 줄어들어 제2형 당뇨병 발생이 높은데, 인슐린 민감성 감소나 베타세포 기능 감소의 위험이 체질량지수(body mass index, BMI)에 따라 선형적으로 변화하지는 않아 대상자별 면밀한 추적이 필요하다[ 5]. 따라서, 당뇨병 고위험 대상자들에게는 제2형 당뇨병을 예방하고 장기간의 예후를 증진시킬 수 있는 보다 적극적인 중재가 필요하다. 일반적으로 당뇨병 예방 중재로는 운동, 식이 등의 생활습관교정이 효과적이다. 신체활동의 경우, 중강도 이상의 운동을 일주일에 150분 이상 수행하도록 하며 식이조절과 신체활동의 병행을 통해 6개월 동안 5%의 체중감소를 목표로 프로그램을 진행한다[ 6]. 식이습관 교정 중재를 위해서는 지속적인 추적관찰이나 전화상담을 통해 열량 제한, 영양소 배분이나 지속적인 관리를 하도록 구성된다[ 7]. 이와 같이, 운동과 식이를 병행하는 것이 당뇨병 예방이나 당뇨병 환자의 합병증을 예방하기 위한 중재에 있어 기본이 되는 것은 잘 알려진 사실이나, 둘 중 어떤 중재를 기반으로 프로그램화 할 것인가에 대해 논할 때 제2형 당뇨병이 식이를 기초로 발생하는 만성질환이라는 측면에서 식이중재는 운동중재보다 핵심으로 받아들여지고 있다[ 8]. 현재까지 운동이나 식이중재 중 어떤 것 하나를 단독으로 수행하였을 때 더 효과적이라는 연구결과는 찾기 힘들지만, 식이교육만으로도 혈압이나 식이 행위가 조절되고[ 9], 운동중재의 포함여부와 관계없이 건강한 식이 패턴이 대상자의 당뇨위험도를 낮추었다는 연구를 기반으로 할 때[ 10] 식이중재는 필수적인 프로그램이다. 더욱이 최근에는 모니터링 기기와 코칭을 적용한 식이중재 프로그램 연구가 보다 활발하게 이루어지고 있다. 그 중 지속적으로 혈당을 모니터링하는 기기(Continuous glucose monitoring, CGM)는 혈당을 피하에서 측정하는 센서, 측정된 혈당값을 전송하는 송신기, 전송된 값을 받아서 화면으로 혈당값을 보여주는 수신기로 이루어져 있다. 병원에서 혈당의 패턴을 분석하기 위한 전문가용과 집에서 환자가 실시간으로 혈당을 분석할 수 있는 개인용으로 나눌 수 있다. 전문가용은 혈당이 목표로 한 수치를 넘어설 때 알람을 주고 혈당의 변화에 따른 환자의 변화를 보여주는 특성이 있다. 개인용 모니터링 기기의 경우 사용자가 스마트 기기를 활용하여 회사가 지원하는 어플리케이션을 통해 스스로 현재의 혈당수치를 스캔하여 읽을 수 있어 여러모로 활용가능하다. 이러한 모니터링 기기의 사용은 전통적인 자가 모니터링과 비교할 때 당화혈색소, 체중, 칼로리 섭취의 감소를 가져오고, 식이섭취의 이행이나 신체활동에서 보다 긍정적인 변화를 보이는 것으로 나타났다[ 11]. 이와 같이 웨어러블 디바이스(wearable device)의 착용은 스마트폰과 연계되어 다양한 신체정보를 알려주므로 효과적으로 건강지표를 관리하는 데 도움을 줄 수 있다[ 12]. 특히 제2형 당뇨병의 발생은 식이습관과 밀접한 연관이 있어 지속적인 혈당 모니터링이 식습관 개선에 강력한 동기를 부여할 수 있으나 아직 이에 대한 연구가 제한적이다. 지속적 모니터링과 더불어 모바일 기반 관리 시스템을 통해 당뇨병 환자에게 실시간 피드백과 맞춤형 코칭을 제공한 결과, 중재군의 당화혈색소가 대조군에 비해 유의하게 감소하였고 당뇨병 관리에 대한 자기효능감과 건강행동 지속에 긍정적인 영향을 미쳤으며[ 13], 중재군에서 약물용량이 조절되거나 약물이 변경되어[ 14], 기기의 사용만큼 코칭의 중요성을 보여주었다. 일 연구에서는 건강관리 코칭으로 1년간 이 디바이스의 사용이 41% 이상 지속되었다는 점을 들면서 코칭이 기기의 사용과 신체에 미치는 영향을 효과적으로 견인할 수 있음을 보고하였다[ 15]. 즉, 웨어러블이나 모바일기기와 같은 각종 디바이스를 적용한다고 하더라도 적절한 전문가의 코칭이 추가되어야만 지속적인 효과를 볼 수 있음을 나타낸 것이다. 당뇨병이나 당뇨병 전단계 환자를 위한 식이조절 코칭 프로그램에 포함되어야 할 콘텐츠는 많은 연구에서 찾아볼 수 있으나, 비대면 상황에서는 이를 어떻게 활용해야 하는지에 대해서는 알려진 바가 많지 않다. 다만, 코로나19의 대유행 이후 우리나라에서도 ‘비대면 진료’라는 명칭으로 전화상담 및 처방이 한시적으로 허용되었던 점에 착안할 때, 비대면 코칭은 온라인 매체를 기반으로 한 사회적 상호작용, 영상교육, 화상상담, 문자 등 디지털 기술을 활용한 집중관리가 이루어져야 할 것으로 보인다. 특히 스마트 폰의 사용은 통화뿐만 아니라 일대일로 문자를 주고받고, 비대면으로 집단간 대화도 가능하다는 특성이 있어 환자들의 치료지시 이행에 장애를 극복하게 하는데 도움이 될 수 있다[ 16]. 또한, 식이조절 코칭 프로그램을 지역사회에서 적용할 때 비대면으로 가능한 코칭의 범위가 설정이 된다면 비용효과성을 높일 수 있으리라 여겨졌다. 이에 본 연구에서는 지속적 혈당 모니터링 기기를 적용 중인 환자를 대상으로 식습관 개선 및 효과적인 혈당 조절에 도움을 줄 수 있는 식이조절 코칭 프로그램을 개발하고 이의 적용가능성을 분석하였다. 본 연구는 지속적 혈당 모니터링 기기를 적용 중인 제2형 당뇨병 및 당뇨병 전단계 환자들의 식습관 개선 및 혈당 조절을 위한 프로그램의 콘텐츠를 개발하고, 그 적용가능성을 RE-AIM (Reach, Effectiveness, Adoption, Implementation, and Maintenance)계획 평가 틀을 사용하여 분석하는 것을 목적으로 한다.
이론적 틀
본 연구에서는 연구와 실무를 수행하는데 있어 효과를 평가하기 위해 개발된 RE-AIM 계획 평가 틀을 사용하였다. 이 틀은 건강증진 프로그램이 지역사회 현장에서 잘 적용되는지를 평가하기 위해 개발된 것으로 현재 미국 등 여러 나라에서 가장 많이 접목되고 있다[ 17]. 외적 타당도 측면에서 프로그램이 얼마나 잘 채택, 유지될 것이며, 일관성 있게 실행될 것인지 등을 보는 것으로, 참여(Reach), 효과(Effectiveness), 채택(Adoption), 실행(Implementation), 유지(Maintenance)의 다섯 영역으로 과정을 평가할 수 있다[ 18]. RE-AIM 계획 평가 틀의 정의와 본 연구에서의 적용에 대한 설명은 다음과 같다. 참여는 주어진 과제나 중재 프로그램에 참여한 대상자의 수나 비율로 개인차원을 의미하므로[ 19], 본 연구에는 프로그램에 끝까지 참여한 대상자의 비율로 평가할 수 있다. 효과는 중재의 중요한 결과로 지침대로 수행했을 때의 성공률을 포함한 삶의 질이나 경제적 효과 등을 의미한다. 예를 들어 웹기반 당뇨자기조절 프로그램의 효과는 삶의 질 향상을 말하며 의도치 않은 나쁜 결과가 발생하지 않았는지 등을 측정하는 것을 포함하므로[ 20], 본 연구에서는 학업성취도와 건강결과, 식이섭취의 개선 등으로 평가할 수 있다. 채택은 중재에 참여한 중재 수행자의 비율로 조직차원 혹은 인력차원의 비율을 의미하며 감독자, 학교, 시스템, 지역사회 등 다층구조를 의미한다. 이에 본 연구에서는 연구인력 중 코칭에 투입된 인력차원의 투입시간을 평가할 수 있다. 실행은 중재자들이 개발한 프로그램을 잘 추종하였는지를 의미하는 것으로 의도한 대로 일관성 있게 중재 전략을 따랐는지를 말하며, 시간과 비용을 포함하기도 한다. 이에 본 연구에서는 연구자들의 일관된 중재 수행과 연구대상자들의 일관된 코칭의 이행정도로 평가할 수 있다. 유지는 실험세팅 수준에서는 적용의 유지율을 개인수준에서는 최근 중재 후 결과의 효과가 길게 유지되는지에 대한 내용이다.
연구 방법
연구설계
본 연구는 지속적 혈당 모니터링 기기를 적용 중인 제2형 당뇨병과 당뇨병 전단계 환자들을 위한 스마트 폰 기반 식이조절 코칭 프로그램을 개발하고, 그 적용가능성을 평가하기 위한 단일군 사전-사후 실험연구이다.
연구대상 및 자료수집
본 연구대상자 모집은 일개 대학병원의 내분비내과에서 진료를 받으며 혈당을 관리하는 제2형 당뇨병과 당뇨병 전단계 환자를 대상으로 이루어졌다. 구체적인 선정기준은 (1) 만 18세 이상 70세 이하로, (2) HbA1c 가 6.5% 이상인 제2형 당뇨병 환자이거나 5.7-6.4% 사이이며 공복혈당장애 혹은 내당능장애를 가진 당뇨병 전단계 환자로, (3) BMI 23.5 kg/m2 이상 과체중 이상이며, (4) 지속적 혈당측정 모니터링 기기를 부착하고, (5) 본 연구의 목적을 이해하고 연구참여에 자발적으로 동의한 자이다. 제외기준은 (1) 6개월 이내에 대사비만 수술을 받은 경우, (2) 항암치료 중인 경우, (3) 인지장애가 있는 경우이었다. 자료수집은 2020년 11월부터 2021년 4월까지이며, 부경대학교 기관생명윤리위원회 승인(IRB No.: 1041386-202011-HR-64-01)을 받은 후 수행하였다.
연구도구
참여: 프로그램 참여도
본 연구에서의 프로그램 참여도는 연구기간 동안 식이자료를 전송한 횟수를 백분율로 나타낸 것이다. 본 연구 중재가 이루어진 기간이 4주이고, 대상자들에게 매일의 간식을 포함한 3끼 식사를 주 5일간 사진으로 찍어 보낼 것을 독려하였다. 이에 연구기간 동안 매번의 기록을 보냈다면 총 60회의 기록이 100%에 해당한다. 다만 간식의 경우 섭취여부에 대해서 보고를 꺼리거나, 간식이라 인지하지 못하는 경우가 발생하여 보고를 하지 않았다. 이에 보고를 하지 않는 이상 간식섭취 여부를 알 수 없어, 식사와 같은 비중을 가질 수는 없기에 분석에서는 제외하였다.
효과: 대상자의 학습목표의 성취도, 식이개선, 건강결과
효과는 대상자의 학습목표의 성취도, 식이개선, 건강결과의 세 가지 측면으로 측정하였다. 학습목표 성취도는 주차별 식이교육이 끝난 후 대상자들이 풀게 되는 문제에 대한 정답률을 의미한다. 회당 10개의 문제를 포함하며 각 문항에 대해 맞으면 1점, 틀리면 0점을 부여하여 평균점수를 구하였다. 본 연구에서 사용된 문항의 KR-20 (Kuder Rich-ardson-20)은 0.72에서 0.87이었다. 식이개선은 주요 영양소(탄수화물, 단백질, 지방) 비율의 변화를 살펴보았다. 대상자의 건강결과는 BMI, 당화혈색소와 인슐린 용량으로 살펴보았으며 코칭 프로그램 시작 전 가장 최근 자료와 4주 후 자료를 비교하였다.
채택: 코칭 투입 인력
연구자들이 수행한 프로그램에서 코칭 투입인력 1인당 코칭 투입인력의 시간을 합산한 후 코칭 제공자의 수로 나누어 코칭 제공자 1인당 주별 코칭 제공시간을 계산하였다.
실행: 수행의 정확성
연구수행의 정확성은 연구대상자 측면과 연구자 측면으로 나누어 살펴보았다. 연구대상자 측면은 식이자료 전송 시기의 적절성으로 식사 후 만 24시간 이내에 사진자료를 전송하였는지 여부이다. 연구자 측면의 경우 식이 사진을 전송 받은 후 연구대상자에게 보낸 피드백 시기가 만 24시간 이내이었는지 여부이다. 이에 24시간 이내이면 적절하다(1점), 그렇지 않은 경우는 부적절하다(0점)로 평가·코딩하였다.
진행절차
본 프로그램의 개발은 분석-설계-개발-실행 및 평가모형에 따라 진행하였다.
분석단계
문헌고찰
식이코칭 프로그램의 범위와 내용을 설정하기 위해 지난 5년간의 식이 조절 프로그램에 대한 국내·외 문헌을 고찰하였다. 국외자료는 PubMed, CINAHL (Cumulative Index of Nursing and Allied Health Literature)을, 국내자료는 국회전자도서관, 보건연구정보센터, 한국학술정보, 학술연구정보서비스를 이용하였다. 생활습관 개선 프로그램 중 식이와 밀접한 관련이 있다고 판단되는 43편의 체계적 문헌고찰 연구를 분석하였다. 이들이 공통적으로 제안하는 효과적인 전략으로는 개인과 집단 기반의 활동으로 교육, 카운슬링, 코칭 등이었고[ 21], 그 내용으로는 식이 패턴, 음식의 그룹화, 영양소를 포함한 식이요인에 대한 피드백이 필요한 것으로 나타났다[ 10] ( Table 1).
Table 1.
Literature review for diet modification program
|
Variables |
References |
|
Intervention strategy |
|
Education, counseling, and coaching |
1), 4), 5), 8), 9), 11), 16), 18), 21), 23), 27), 30), 34), 35)
|
|
Components |
|
Diet pattern |
7), 12), 13), 14), 15), 16), 17), 19), 20), 22), 24), 25), 26), 29), 31), 38), 41), 42), |
|
Grouping of food |
7), 10), 16), 19), 22), 24), 26), 32), 33), 36), 37)
|
|
Nutrients |
2), 3), 4), 6), 7), 10), 19), 21), 23), 24), 28), 29), 36), 39), 40), 43)
|
식이 코칭 프로그램의 교육내용은 미국당뇨협회(American Diabetes Association) [ 22]와 당뇨병 관리와 교육 전문가 협회(Association of Diabetes Care & Education Specialists)의 교육지침[ 23]과, 대한당뇨병학회의 당뇨병 관리 워크숍 2020, 제6판 2019 당뇨병 진료지침, 임상영양요법, 그리고 대한비만학회의 2018 비만 진료지침[ 24]과 대한당뇨병교육간호사회에서 제공하는 교육자료[ 25], 보건복지부와 대한영양사협회에서 제공하는 2015 한국인 영양소 섭취기준 활용가이드북[ 26]을 참고하여 구성하였다. 간호학 교수 2인과 내분비내과 전문의 1인이 내용타당도를 검증하였다.
설계단계
분석단계에서 도출된 결과를 바탕으로 본 연구에서의 프로그램을 크게 3가지(당뇨-식이교육, 식이 피드백과 개별코칭, 그룹코칭)로 구성하였다. 본 연구는 환자 1인당 4주 이내에 마치도록 계획된 중재이므로, 4주 이내에 8회기의 중재를 적용하는 것으로 대상자들이 인식할 수 있도록 매일의 식이 피드백 외 주별 2가지의 중재를 설계하였다. 즉, 식이 피드백과 개별코칭은 매일, 당뇨-식이교육과 그룹코칭은 각 주 1회 수행하여 당뇨-식이교육과 그룹코칭을 포함한 각 중재를 4주간 총 8회로 설계하였다.
개발단계
당뇨-식이 교육프로그램 시나리오 개발 및 동영상 제작
환자교육을 위해 교육자료를 활용하는 것은 구두 교육을 보완하는 좋은 교육도구로 본 연구에서는 내용, 학습욕구 자극과 동기부여, 구조, 표현력, 배치와 디자인, 그래픽, 전체적 디자인 측면을 고려하여 구성하였다[ 20]. 내용적 측면에서는 온라인 교육의 특성상 20분 이상을 넘어가지 않도록 하며 마지막에는 요약과 반복을 하였다. 학습욕구 자극과 동기부여 측면에서는 질문을 제공하여 잠시 멈춤시간을 제공하여 스스로 생각해보도록 하고 구체적인 행동이나 기술의 예를 보여주었다. 구조적 측면으로는 필요한 내용을 기술하기 전 다음은 무슨 내용이며 왜 알아야 하는지를 우선 소개하고, 다음 주제에 대해서 미리 언급하고, 포인트가 되는 내용을 그룹화 하여 알아야 할 것에 대해 강조점을 두었다. 표현력의 측면에서는 전문적 용어나 애매모호한 표현들은 피하고, 가능한 한 짧고 단순한 문장들을 사용하였다. 배치와 디자인의 측면에서는 글자모양은 정자체, 크기는 12 point, 한 페이지 이내에 6개 이상의 글씨크기와 모양을 사용하지 않았다. 여백을 두어 너무 빡빡하게 보이지 않도록 하고, 정보전달에 방해받지 않을 정도의 색을 사용하였다. 그래픽과 디자인 측면에서는 표나 도표, 그래프 위주로 잘 이해될 수 있는 설명과 지시를 포함하여 다양하게 구성하였다.
코칭 프로토콜 모델선정 및 범위개발
코칭의 전체 구성은 Whitmore의 GROW (Goals, Reality, Option, Will) 모델을 사용하였다[ 27]. 이 모델은 목표의 설정(G), 현실파악단계(R), 장애요인과 대안의 파악(O), 실천의지 다지기(W)의 4단계로 체계화되어 있다. 특히, 쌍방향 커뮤니케이션을 통해 개인이 직면한 현실에서 자기주도적으로 목표를 설정하고 행동 변화를 통해 진정한 성장이 일어나도록 돕는다. 본 연구에서는 구체적으로 현재 몸무게와 키, 활동정도에 따른 하루필요열량을 확인하고, 변화하고자 하는 목표점을 구체적으로 말하도록 격려하여 코칭 과정에 적극적으로 참여할 수 있는 분위기를 조성하였다(목표설정-G). 주중에는 식이섭취에 대한 분석결과와 식후혈당에 대한 피드백을 매일 제공하면서, 건강한 식단과 건강하지 않은 식단에 대해 생각해보고, 본인에게 있어 혈당을 많이 상승시키는 음식 또는 식이 구성에 대해 현실적으로 인식할 수 있도록 대화를 이끌었다(현실파악-R). 식이 조절과 식후 혈당 변화와 관련하여 개인이 겪는 문제점을 말하도록 격려하고 대안을 제시하여 그에 따른 행동계획을 세웠으며(대안탐색-O), 매주 월요일에 전주에 세운 목표에 대한 달성 정도를 확인하고 현실적으로 실천 가능한 금주의 목표를 재설정하면서 실천의지를 다지도록(실행의지-W) 프로그램을 구성하였다. 또한, 만성질환관리를 위한 중재 프로그램은 개별중재뿐만 아니라 그룹중재를 함께 적용하는 통합접근법이 효과적이다[ 28]. 본 연구에서 개별코칭은 SNS를 통해 코칭하도록 개발되었으며, 대상자가 실현가능한 목표를 설정하고 달성하는 과정에서 GROW 모델에 따라 개별화된 피드백을 제공하였다. 그룹코칭 역시 SNS 단체대화방을 개설하여 GROW 틀을 기반으로 주 1회 30분 프로그램을 제공하였으며, 훈련된 연구자 3명은 3-4명으로 구성된 소그룹의 전문 코치 역할을 담당하였다. 온라인 그룹코칭을 제공하는데 있어 고려해야 할 여러 요소들은 대상자들의 시간대와 인터넷 연결속도, 자료 공유 방법 등이 있다[ 29]. 훈련된 연구자들은 그룹코칭 시간에 대상자들의 참여를 독려하기 위해서 먼저 그룹구성원 모두가 가능한 시간을 정하도록 하였으며, 사진 업로드 방법 등 개인의 경험을 공유하는데 있어서 어려움이 없도록 기본적인 SNS 이용 방법에 대해 설명하는 시간을 가졌다. 또한 그룹구성원이 온라인 상황을 어색해 하지 않고 활발한 토론이 이루어질 수 있도록 열린 분위기를 조성하였다. 주 1회 제공되는 교육 자료에 대한 이해 정도를 측정하기 위해 5문항의 시험을 치뤘으며, 만점자에게는 성과에 대한 소정의 보상을 제공하여 학습에 대한 동기를 유발하였고, 매주 최고식단을 선정하여 보람, 성취감 등의 내적 동기를 유발하는 동시에 소정의 보상을 지급하여 긍정적인 강화 작용을 도왔다.
실행 및 평가
본 연구에서는 연구대상자로 하여금 4주 동안 식이코칭 프로그램에 참여하도록 하였다. 연구계획단계에서 문헌고찰 결과 최소 3개월의 중재가 실행되어야 하나, 지속적 모니터링 기기의 비용, 환자를 위한 보상, 환자의 임상검사를 위한 비용 등 연구비의 제한과 활용 가능한 코칭 간호사들의 여건 등을 고려할 때 4주 이상 진행하기 곤란하였다. 이에 연구진 간의 논의를 통해 중재기간을 4주로 설정하였다. 우선, 중재 1일차에 식이코칭 프로그램 및 지속적 혈당 모니터링에 대한 전반적인 설명을 제공하였다. 대상자가 섭취한 음식은 매 끼니에 대해서, 코칭제공자의 식이에 대한 피드백에 대해 공통적으로 24시간 이내에 제공하도록 하였다. 개별코칭은 주 5회 4주간 총 20회, 그룹코칭은 주 1회 4주간으로 총 4회 실행한 후 결과를 평가하였다.
자료분석
수집된 자료는 SPSS 27.0 (IBM Corp., Armonk, NY, USA) 프로그램을 사용하여 분석하였다. 식이조절 프로그램을 적용한 후 평가는 실수와 백분율, 평균과 표준편차, Fisher 정확 검정, Wilcoxon 부호순위 검정을 사용하여 분석하였다.
연구 결과
당뇨병 환자 및 당뇨병 전단계 환자 대상 프로그램의 개발
당뇨-식이 교육
당뇨-식이 교육자료는 총 네 개의 주제로 구성되었다. 1주차에는 비만과 당뇨의 진단기준, 비만과 2형 당뇨병의 관련성, 당뇨병 예방과 관리의 중요성, 지속적 혈당 모니터링에 대한 내용을, 2주차에는 탄수화물과 단백질의 대사와 역할, 탄수화물이 혈당에 미치는 영향, 탄수화물과 단백질 함유 식품과 관련된 교육내용으로 구성하였다. 3주차에는 지방, 비타민 그리고 미네랄의 대사와 역할, 식단과 체중감소와 관련된 교육 자료를, 마지막 4주차에는 하루 필요열량을 계산하는 방법, 식품 교환표를 이용하는 방법, 건강한 식단을 계획하는 방법과 관련된 교육 자료를 개발하였다( Table 2) ( Figure 1). 이들 내용을 연구자 1인이 파워포인트 화면에 설명음성을 녹화한 영상으로 제작하였다.
Figure 1.
Examples of diet educational contents. 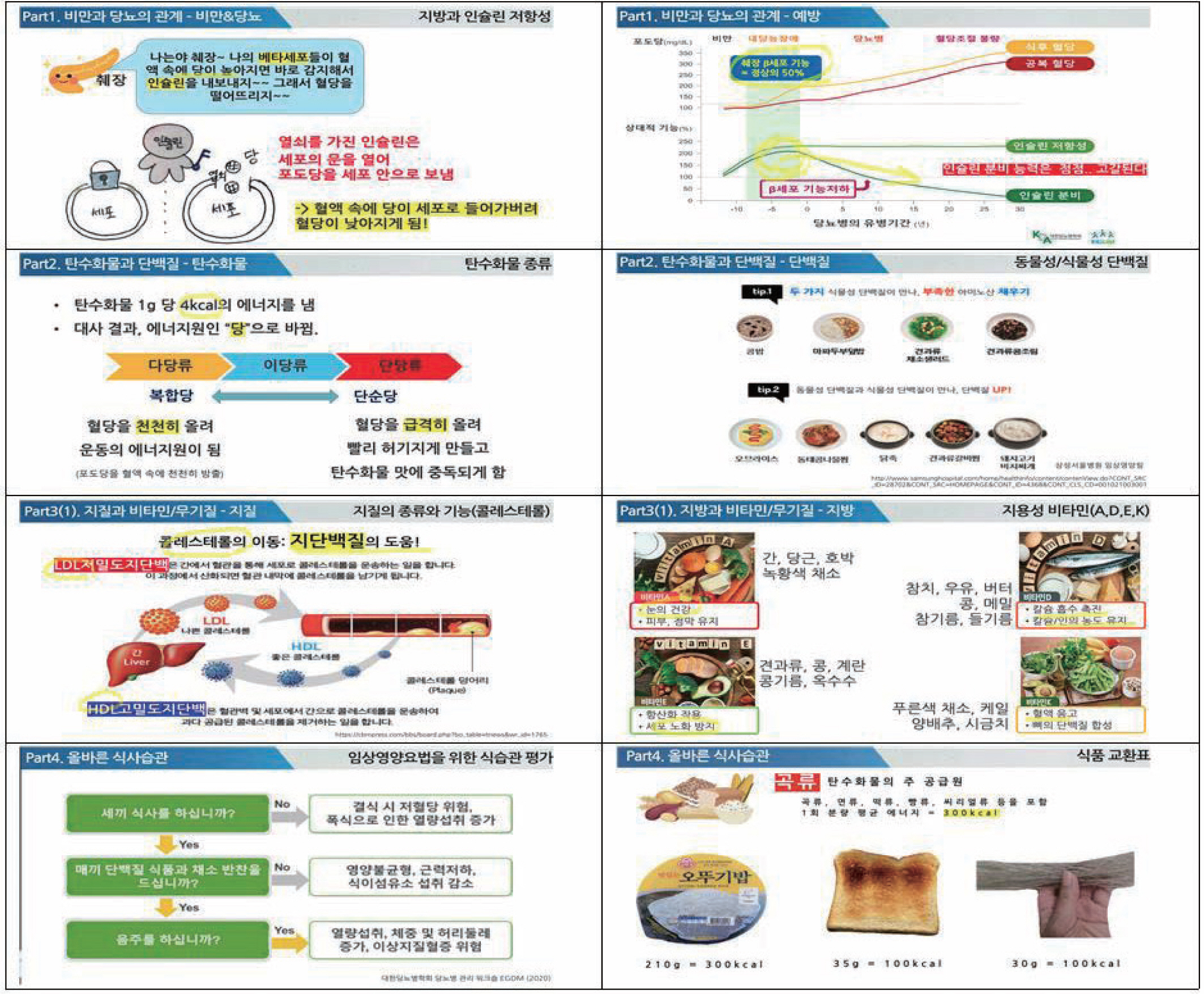
Table 2.
The contents of dietary coaching program
|
Characteristics/week |
Educational contents (Every Monday) |
Individual coaching (Monday to Friday) |
Group coaching (Every Thursday) |
|
Methods |
Powerpoint presentation |
Social Network Service (SNS) message |
|
Running time per session |
15-20 min |
5-10 min |
30 min |
|
Providers |
One research member |
Three research member |
Three research member |
|
1 |
Whatisobesityanddiabetes? Howobesityraiseyourriskfortype2 diabetes? Whyisimportanttopreventand managediabetes?
|
Supportsettingattainablegoal (Monday) Providepersonalizedfeedbackon health behaviors related to a diet Advisehowtodealwithbarriers/challenges Offerpositivereinforcementandsend motivational message
|
Takeabriefquizonthecontents covered Shareone'sexperiencesregardingthe nutritional diet changes Discussthebestortheworstdietplan among participants for each week Providemutualsupporttoone another Givearewardforexcellent achievement
|
|
2 |
|
|
3 |
|
|
4 |
|
식이 피드백과 개별코칭
본 프로그램은 대상자가 당뇨병을 예방하고 관리하는데 적절한 식단을 구성하도록, 자신의 키와 몸무게에 따른 필요열량, 탄수화물·단백질·지방의 적정 비율, 식품별 혈당지수(Glycemic Index)에 관한 내용을 포함하였다. 대상자로 하여금 매일 끼니별(아침·점심·저녁)로 섭취 전과 후의 사진을 찍어 연구자에게 전송하도록 하고, 더불어 음식명과 섭취량을 보고하게 하였다. 연구자들은 대상자로부터 받은 사진자료를 바탕으로 식사 기록지에 기록하고, 기록을 바탕으로 Canpro 5.0 program에 섭취 음식과 섭취 음식별 재료량을 입력하여 섭취 음식 영양소 정보를 확인하도록 구성하였다. 이후 Canpro 5.0 program에서 제시하는 식이섭취 분석 결과물을 익일 오전 또는 오후에 대상자에게 제공하도록 구성하였다( Figure 2).
Figure 2.
Contents of the diet coaching. (A) 24-hour diet recall analysis. (B) Examples of individual dietary feedback. 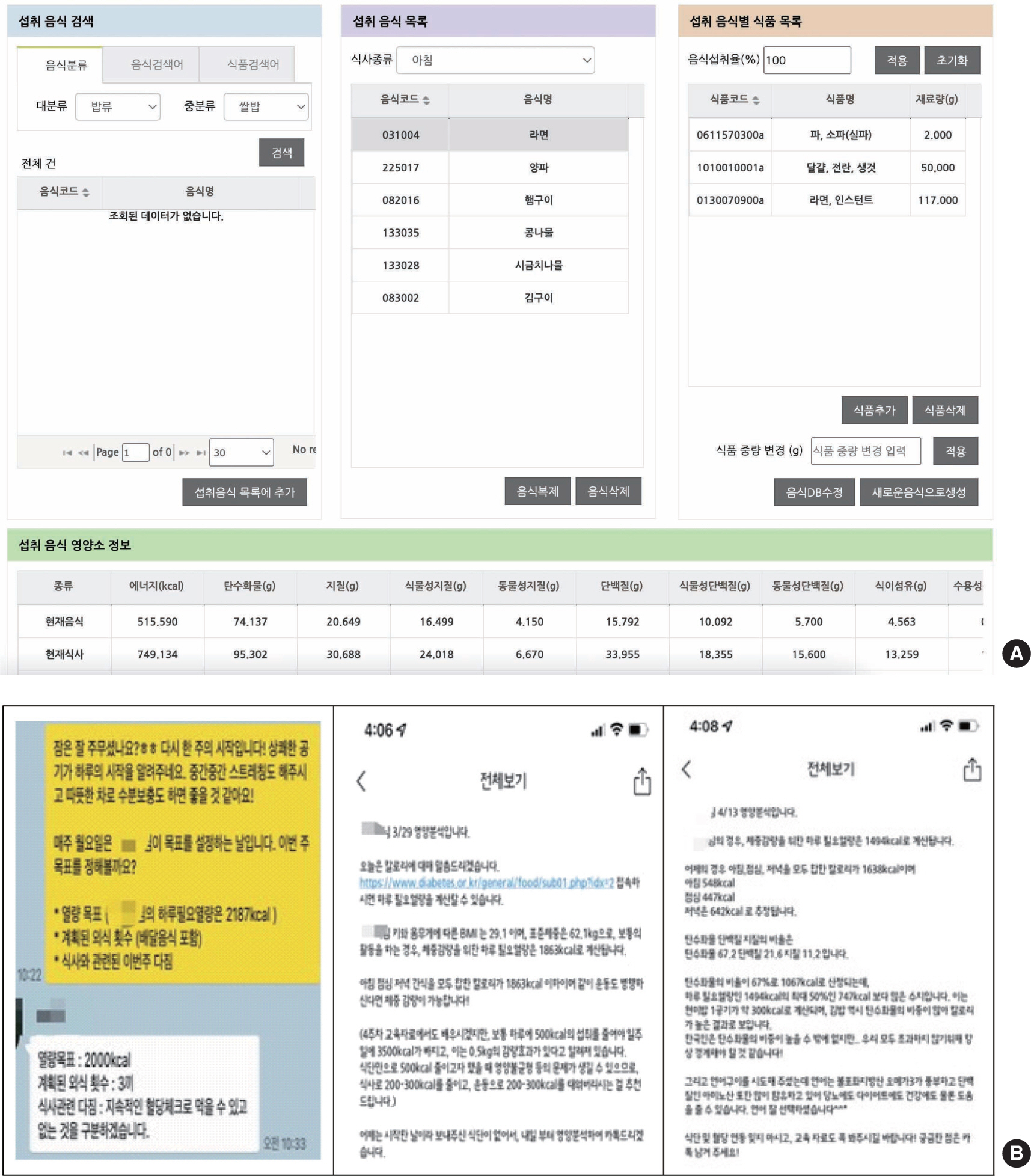
그룹코칭
그룹코칭은 GROW의 원리 일부를 접목하고 SNS 내 단체 채팅방을 활용하도록 구성하였다. 각 주차의 교육자료에 대한 퀴즈와 대상자들이 서로 동기부여 할 수 있도록 프로그램에 대한 경험을 공유하는 시간을 갖도록 구성하였다. 프로그램 경험의 공유 시에는 대상자들이 제출한 식단 사진들 중 가장 건강한 식단과 건강하지 않은 식단을 선정하도록 토의하면서 장애가 되었던 상황과 그 해결책(O)에 대해서 스스로 찾아보도록 구성하였다. 또, 서로의 구체적인 실행계획 등을 공유(W)하도록 하여 개인이 설정한 식이 목표 달성 정도에 대해 자가진단도구도 마련하였다.
프로그램의 적용가능성
본 연구에 참여한 대상자는 총 18명으로 평균연령은 45.9세이며, 31세에서 65세까지 넓은 분포를 보였으며, 40세 이하, 41-50세 이하, 51세 이상의 대상자가 각각 6명으로 나타났다. 대상자의 키와 몸무게에 따른 BMI의 평균은 28.6 kg/m2이며, 과체중(23.5-25.0 kg/m2)인 대상자가 6명, 1단계 비만(25.1-29.9 kg/m2)인 대상자는 10명, 2단계 비만(30 − 43.3 kg/m2)인 대상자는 3명이었다( Table 3).
Table 3.
Feasibility test of diet coaching program based on RE-AIM framework and demographics of the participants
|
RE-AIM factors/demographics |
Characteristics |
Categories |
Baseline |
Post intervention |
Fisher exact test*/Z (p) |
|
n (%)/Mean±SD |
|
Demographics |
Age (y) |
31-40 |
6 (33.3) |
- |
- |
|
41-50 |
6 (33.3) |
- |
- |
|
51-65 |
6 (33.3) |
- |
- |
|
Sex |
Female |
10 (55.6) |
- |
- |
|
Male |
8 (44.4) |
- |
- |
|
Reach |
Transferring picture of meal (%) |
|
- |
44.7 (77.8) |
- |
|
48-59 times |
|
|
9 (50.0) |
|
|
60 times |
|
|
5 (27.8) |
|
|
Effectiveness |
|
Learning achievement |
Knowledge for diabetes diet |
|
|
90.2±5.89 |
|
|
Diet pattern improvement |
Carbohydrate |
|
58.4±12.6 |
52.6±10.5 |
-1.48 (0.139) |
|
Fat |
|
22.3±10.2 |
29.0±8.5 |
-1.96 (0.049) |
|
Protein |
|
19.2±5.4 |
18.4±4.4 |
-0.28 (0.777) |
|
Health outcomes |
BMI (kg/m²) |
|
28.63±5.58 |
26.21±8.31 |
-2.33 (0.020) |
|
Overweight (23.5-24.9) |
|
5 (27.8) |
6 (33.3) |
- |
|
Obesity 1 (25.0-29.9) |
|
6 (33.3) |
8 (44.4) |
- |
|
Obesity II, III (30.0-43.3) |
|
7 (38.9) |
4 (22.2) |
0.008* |
|
HbA1c |
|
6.69±0.98 |
6.59±0.91 |
-1.34 (0.181) |
|
Insulin dose (U/mL) |
|
11.43±6.08 |
11.56±5.80 |
-0.11 (0.913) |
|
Adoption |
Coaching time per week (min) |
|
- |
127.5 |
- |
|
Implementation |
Compliance of participants (%) |
|
- |
100.0 |
- |
|
Compliance of provider (%) |
|
- |
100.0 |
- |
연구대상자들의 프로그램 참여도를 파악한 결과, 식사 사진을 섭취 전과 후의 사진을 보낸 경우는 평균 44.7회로 77.8%이었다. 효과를 분석한 결과, 교육자료 제공 후 평가한 지식점수의 평균은 90점이었다. 각 차시별 지식 평균점수는 80.2점에서 98.1점으로 나타났고 퀴즈 문항 예시는 Figure 3에 제시하였다. 식이를 분석한 결과, 지방은 22.3%에서 29.0%로 늘어 통계적으로 유의한 변화를 보였으며(Z =-1.96, p = 0.049), 탄수화물은 58.4%에서 52.6%로, 단백질은 19.2%에서 18.4%로 줄어들었으나 통계적으로 유의한 변화는 아니었다. BMI의 경우 28.63±5.58에서 프로그램 후 26.21±8.31로 유의하게 감소한 것으로 나타났으나(Z=-2.33, p = 0.020), 당화혈색소(Z=-1.34, p = 0.181)와 인슐린 용량(Z=-0.11, p = 0.913)에는 유의한 차이가 없었다.
Figure 3.
Examples of question and change of score in each quiz. 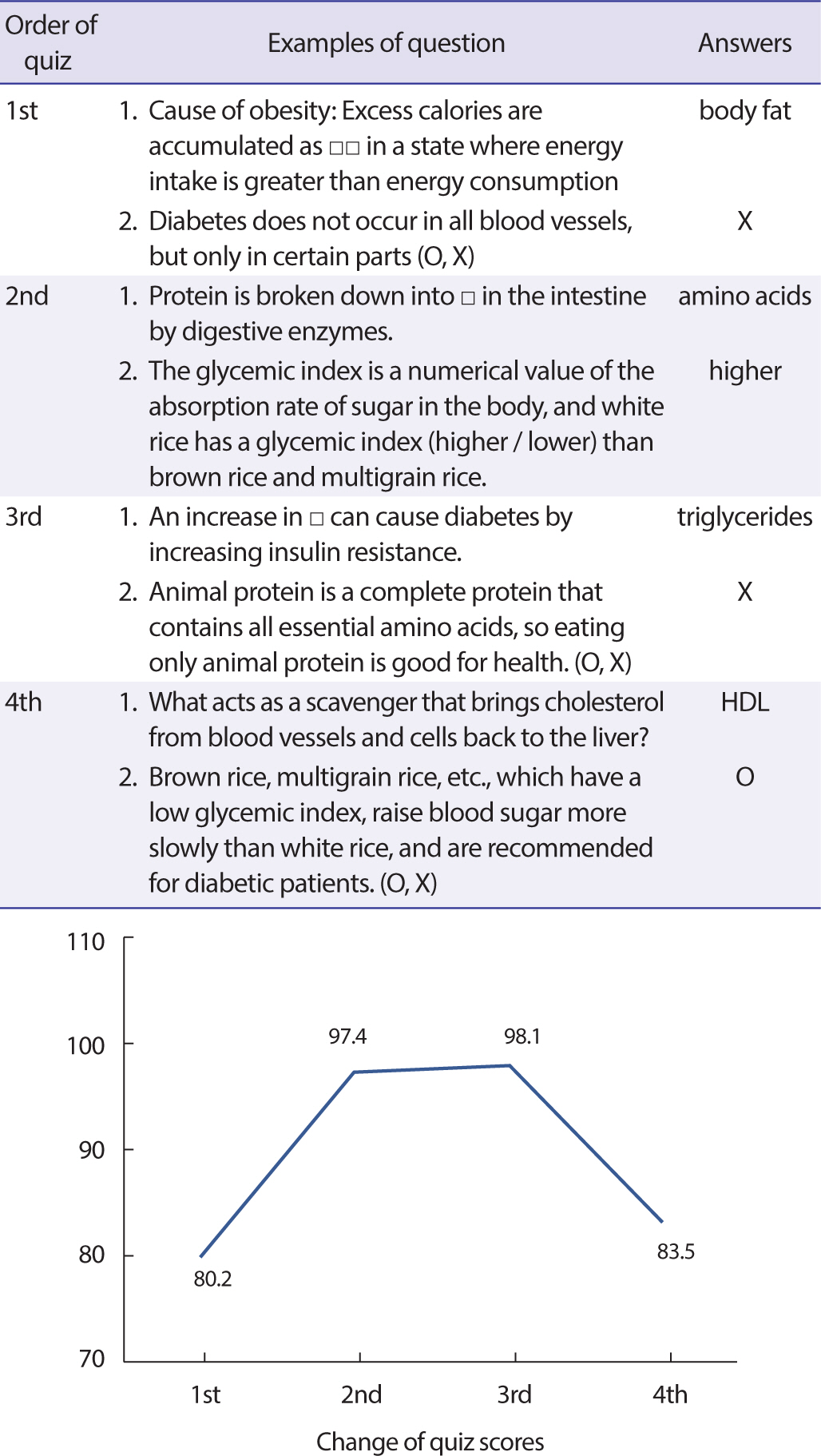
채택의 경우, 연구원 1인당 1주에 127.5분을 코칭에 사용하였다. 실행의 경우, 식사사진을 보내준 연구대상자의 100%가 식사 후 24시간 이내에 보내준 것으로 나타났다. 식이 피드백 시기의 적절성은 연구자들의 스마트 폰을 기반으로 평가하였으며 100%가 만 24시간 이내에 피드백을 준 것으로 나타났다.
고 찰
프로그램의 개발
당뇨병과 같은 만성질환의 경우 최소 두 달 이상의 중재기간을 설정하는 것이 일반적이다[ 30]. 제2형 당뇨병 환자를 대상으로 지속적 혈당 모니터링의 효과와 수용가능성에 대해 분석한 연구[ 31]에서는 최소 8주에서 52주까지 중재기간으로 설정하였으나, 실질적으로 CGM을 착용한 기간은 6일에서 14일이며, 한 연구에서만[ 32] 24주간 착용한 것으로 나타났다. 국내에서는 지속적 혈당 모니터링 기기를 착용한 대상자에게 코칭 프로그램을 적용한 연구가 제한적이나, 성인 당뇨병 환자에게 인터넷 기반의 중재 프로그램을 적용한 연구들의 메타분석 결과에 의하면[ 33], 중재 지속 기간이 증가할수록 오히려 중재 효과는 감소하는 경향이 나타났다. 이에 본 연구에서는 지속적 혈당 모니터링 기기를 착용한 대상자에게 온라인 교육적 중재를 제공하기 위한 파일럿 연구를 진행하였다. 본 연구에 활용된 프로그램의 구성은 크게 세 가지로 당뇨-식이 교육, 식이 피드백과 개별코칭, 그룹코칭이며, 적용가능성을 살펴보기 위한 시범연구이니 만큼 4주간의 짧은 기간 적용하긴 하였으나 중재내용을 충실히 구성하여 8회기의 중재를 구성하였다는 데 장점이 있다. 최근 지속적인 혈당 모니터링 기기를 적용한 후 영양코칭을 접목한 중재가 혈당조절효과를 향상시키고[ 34] 당뇨병 전의 환자들에게서도 식이섭취의 변화를 유도하여 제2형 당뇨병을 예방한다는 연구[ 35]에 기초할 때 본 연구에서도 효과적인 프로그램을 구축한 것으로 파악된다. 연구대상자의 식이 피드백을 위해 한국영양학회에서 개발된 영양평가프로그램 CAN-Pro 5.0 (Computer aided nutritional analysis program)을 이용하여 대상자별로 보내온 식사 전· 후 사진을 바탕으로 24시간 식사 회상 기록지에 입력하여 섭취한 음식 영양소 정보를 확인하고 분석하였다. 본 연구에서 대상자들이 섭취한 세끼의 식단 사진을 전송받은 후 열량 및 영양소 구성, 기간별 영양소 섭취, 일별 영양소와 관련된 분석결과지를 제공하였다. 이때, CAN-Pro 5.0에서 제공하는 열량 및 영양소를 파악한 평가 결과지를 바탕으로 동기부여, 강화 문자와 함께 라이프 로그와 식습관을 비교하며 개별적인 피드백을 주었다. 간호사 주도 당뇨관리교육은 당화혈색소, 혈압, 체중뿐만 아니라 자기효능감을 증진시키고, 이 과정 동안 당뇨자가관리 전반에 대한 행위가 향상되므로[ 36] 식이분석을 통해 제공한 피드백은 당뇨관리 행위를 증진시킬 수 있다[ 37]. 따라서, 식이피드백 프로그램은 식단목표, 식후 혈당의 목표치와 그 중요성을 인식시키고 혈당조절과 당뇨합병증의 예방에 기여할 수 있는 지역사회 프로그램이 될 수 있으리라 본다. 건강코칭은 건강에 초점을 두고 목표중심적 혹은 대상자 중심적 파트너십의 한 유형으로 건강행위를 유도하여 건강결과를 향상시키는 역할을 한다[ 38]. 이 모델을 활용하여 당뇨임부의 혈당조절을 위한 생활양식조절 코칭을 적용한 결과, 자가간호수행정도가 증가하고 우울이 감소하였으며, 공복시 혈당과 당화혈색소(HbA1c)가 감소한 것으로 나타나 코칭에서 GROW 모델 적용이 효과적인 것으로 나타났다[ 39]. 본 연구에서도 이를 활용하여 코칭을 계획하였으며, 개별코칭에서 체중감량 또는 하루필요열량 초과하지 않기 등의 목표를 설정하고 건강한 식단과 건강하지 않은 식단을 섭취하였을 때 나타나는 신체상의 혹은 심리사회적인 문제점을 파악하고 대안을 찾으며 실천의지를 다지는 시간을 가졌다. 그룹코칭에서는 SNS 그룹채팅방을 활용하여 각자 프로그램에 대한 경험을 공유하고 현재의 목표달성 정도를 나누며 이에 대해 간단한 코칭을 수행하였다. 이는 참여자들 간의 경험 공유를 통해 개인이 찾지 못했던 장애요인이나 그에 대한 다양한 대안을 파악할 수 있으며 그룹 구성원들로부터 사회적 지지를 얻을 수 있는 장점이 있을 것으로 여겨졌다. 또한 그룹코칭 동안 매주 최고식단과 최저식단을 선정하여 소정의 보상을 지급하여 긍정적인 강화 작용을 도왔다. 본 연구의 코칭 프로그램은 첫째, 일방적인 지식전달 강의식 교육 프로그램들과는 달리 당뇨병환자들과의 그룹채팅방에서 자신의 목표를 발표하고 매주 실천에 옮긴 부분과 실천하지 못한 부분에 대해 의견을 교환하고 다른 대상자들의 상황에서 간접경험을 하였다. 둘째, 개인-그룹 코칭 중 아이디어를 얻어 자신에게 부족한 점에 대한 대안을 찾아 스스로 설정한 식단목표와 체중목표를 달성하도록 지지하는 장점이 있었다. 따라서, 본 연구의 식이코칭 프로그램을 지역사회에 적용한다면 동기부여가 되고 긍정적인 식이습관을 증진시키는 데 효과적일 것이다.
프로그램의 적용가능성
본 연구대상자의 프로그램 참여도를 살펴보면, 식사 섭취 전· 후 사진을 전송한 경우는 평균 77.8%로, 연구기간 동안 한 번도 빠짐없이 보낸 경우가 5명(27.8%)이었다. 48건 이상 59건 이하(80% 이상) 참여하였던 대상자는 9명(50.0%)으로 나타났다. 80% 이상 참여자만을 중재 유지자로 보는 연구의 기준을 적용하자면, 본 연구에서의 탈락률은 22.2%이었고, 이는 스마트 폰 기반 재활 프로그램에 참여한 대상자의 6주 탈락률은 33.3%라는[ 40] 수치보다 낮은 편이었다. 66.7% 이상 참여자만을 유지자로 보는 기준을 적용하자면 탈락률이 0%가 되어 본 연구대상자들의 프로그램 유지율은 높은 편으로 볼 수 있다. 본 연구에서 식사 전, 후의 식판을 모두 저장하여 4주간 매일 보낸다는 점은 다른 중재 프로그램과는 달리 쉽지 않은 행위이므로 평균 77.8%의 참여도는 비교적 높은 것으로 판단되었다. RE-AIM 기틀의 효과평가를 위해 학습목표 성취를 살펴본 결과, 지식점수의 평균은 90점이었다. 본 연구대상자들의 평균 연령이 40대 후반으로 비교적 젊다는 점을 감안할 때 이해능력 수준이 낮지 않고[ 41], 디지털 기술의 접근 및 정보 활용의 어려움이 없었을[ 42] 것으로 예상하였고 성적 역시 낮은 수준은 아니었다. 다만, 온라인으로 퀴즈를 치렀기 때문에 접속 끊김 등으로 변수가 있을 수 있었던 점은 평가 시 고려해야 할 사항이다. 특히 비만과 당뇨의 진단기준과 하루 필요열량을 계산하는 방법에 관한 내용은 이해하기 어려워하였다. 이는 이전 연구에서 당뇨병 식이 교육내용 중 교환식품의 이해, 1일 처방열량계산 등을 어려워하였다는 연구결과[ 43, 44]와 유사한 맥락이다. 반면, 탄수화물, 단백질, 지방 함유식품에 대한 내용은 일상생활과 관련이 많아 자주 접하는 내용에 대해서는 이해하기 쉬워하였다. 본 프로그램은 교육위주의 프로그램은 아니지만, 효과적인 당뇨관리를 위해서는 최소한 1년에 한 번씩 당뇨에 대한 자가관리 기술과 지식을 평가하고, 지속적인 교육을 받을 것을 권고하고 있는 만큼[ 45] 코칭 프로그램에서도 반복적인 교육 및 건강정보이해능력을 제고할 수 있는 방안을 모색할 필요가 있다. 효과부분의 또 다른 지표인 식이개선에서 지방의 섭취량이 5%가량 늘어나 유의미하게 변화하였고, 탄수화물과 단백질의 섭취비율이 중재 직후에 줄어든 것으로 나타났으나 통계적으로 유의미한 변화는 아니었다. 너무 낮은 지방섭취량은 제2형 당뇨병의 위험을 높이며[ 46] 아시아인들이 잘 섭취하는 수산물로부터의 지방이나 서양인들이 잘 섭취하는 trans-palmitoleic acid 같은 지방은 오히려 제2형 당뇨병의 위험을 낮추는 것으로 나타났기 때문에[ 47] 지방섭취비율의 증가는 긍정적으로 볼 수 있다. 또, 최근 자료에 따르면 모든 탄수화물이 동일하게 작용하는 것은 아니므로 탄수화물의 양을 넘어선 질, 단일 영양소를 넘어선 식이패턴을 좀더 강조하고 있다[ 48]. 이들 문헌에 따르면 탄수화물 섭취비율이 정상범위보다는 약간 낮았지만, 통곡물이나 섬유질과 같은 질적 탄수화물에 보다 주안점을 두어야 하며, 권장량 내에서의 지방섭취의 증가는 본 연구대상자들에게는 오히려 균형잡힌 식사를 의미하므로 본 연구에서의 변화는 긍정적인 변화로 볼 만했다. 대상자의 건강결과 중에서는 BMI를 제외하고는 변화가 없었다. 연구대상자의 BMI 평균은 28.63 kg/m2이며, 1단계 비만 대상자는 12명으로 전체의 72.2%의 대상자들이 4주 후 평균 26.21 kg/m2으로 변화하였고, 30 kg/m2 이상의 2단계 비만 대상자들 중 3명이 30 kg/m2 미만으로 범주가 변경되었다. 저탄수화물 식사는 공복 혈당, 당화혈색소, 중성지방을 감소시키고, 상대적으로 단백질 섭취가 증가하게 되어[ 49] 에너지 소비를 증가시키고, 식후 포만감이 증가하여 열량섭취를 감소시킬 수 있다[ 50]. 앞서 식이자료 분석을 통해 HbA1c가 향상될 것으로 기대하였으나 본 연구에서 HbA1c가 변화하지는 않았다[ 51]. 다만, 통계적 유의성은 없으나 4주간의 짧은 중재에도 HbA1c의 절댓값은 감소하였다. 체중을 관리하였을 때 당뇨병 전단계 또는 제2형 당뇨병으로의 진행을 막아주고 인슐린 저항성 개선[ 52]에 도움을 줄 수 있어 인슐린 용량이 줄어들 것이라 기대하였으나 이 역시 유의한 변화는 없어서 중재기간을 늘려 살펴보아야 할 것이다. 채택을 평가하기 위해 코칭에의 투입인력을 산출한 결과, 코칭 제공자 1인은 1주일에 127.5분의 시간을 할애해야 하는 것으로 나타났다. 즉, 6명의 대상자를 관리할 경우 이들을 코칭하기 위해서는 2시간이 넘는 시간이 필요하였다. 전국 보건소에서는 고혈압, 당뇨병 등 만성질환예방관리사업을 진행 중에 있으나 당뇨환자의 62.5%만이 치료를 위해 병원을 방문하고, 30.5%만이 적절한 수준으로 혈당이 조절되고 있다는 점을 고려할 때[ 53], 코칭을 도입하여 대상자를 적극적으로 관리해야 할 것이다. 다만, 6명을 관리하는데도 2시간 이상이 소요되는 점을 감안하여 간헐적 코칭제도나 만성질환예방관리 사업에 인력의 보강을 고려해 볼만 하다. 수행을 평가하기 위해 대상자와 연구자들의 식이 사진 전송과 식이 피드백 시기의 적절성을 평가한 결과 모두 100%로 나타났다. 이는 연구자들이 연구기간동안 중재의 충실성을 위해 노력한 결과 자신들의 피드백 행위를 빠짐없이 수행하고, 대상자에 대해서도 알람 문자를 제공하여 식이기록에 참여하도록 독려했기 때문인 것으로 파악된다. 미국 질병 예방본부에서 최초로 인증을 받은 건강전문 앱인 눔(Noom)의 경우에는 식이와 관련하여 건강코칭을 제공하고 있으며, 개인의 식이섭취 기록을 기반으로 가상으로 코칭을 받을 수 있고, 음식의 레시피를 제공하는 등 건강한 생활습관을 갖도록 한다[ 54]. 본 연구에서도 대상자의 식이기록 전송과 코칭제공자인 연구자들의 피드백이 즉각적으로 이루어졌다는 측면에서 매일의 식이 코칭의 충실한 수행이 가능함을 보여주었다. 이와 같이 본 연구는 당뇨환자들의 식이코칭은 대상자가 매일 자신의 식사에 대한 기록을 남기고 피드백을 받는 동안 번거롭고 귀찮을 수 있지만, 코칭이 정해진 과정에서 벗어나지 않도록 유지시켜 준다는 측면에서 중요하고 필요한 과정임을 보여주었다. 본 연구는 몇 가지 제한점이 있다. 첫째, 단일군 전후 설계여서 성숙이나 제3변수의 개입으로 인해 연구결과의 내적 타당도에 영향을 줄 수 있다. 둘째, 연구대상자를 하나의 기관에서 모집하였고, 그 수가 많지 않은 점은 연구결과를 확장하는데 잠재적인 제한이 있을 수 있어 해석에 주의를 요한다. 셋째, 실제 중재기간이 4주간으로 짧았던 점은 결과변수를 변화시키는데 제한점이 되었을 수 있다, 또한, 짧은 중재 기간으로 추가적인 추적조사를 할 수 없었기에, 프로그램 참여 이후 대상자들의 식습관 개선 및 혈당 조절과 관련한 유지부분이 평가에서 제외되어 본 프로그램의 효과가 중재 이후에 어느 정도로 유지되는지 알 수 없다. 따라서, 대조군을 선정하고, 대상자수를 늘린 후 중재기간도 8주나 12주로 늘리고, 중재 이후 유지기간도 포함한 반복연구를 제언한다.
결 론
본 연구는 지속적 모니터링 기기를 부착 중인 제2형 당뇨병 및 당뇨병 전단계 환자들을 대상으로 간호사의 식이코칭 프로그램의 콘텐츠를 개발하고, 적용가능성을 평가하기 위해 RE-AIM 모형을 접목한 콘텐츠 개발연구이다. 프로그램은 분석-설계-개발-실행과 평가의 과정을 통해 개발되었으며, 당뇨-식이 교육, 식이 피드백과 개별코칭, 그룹코칭으로 구성하였고 코칭에는 GROW의 원리를 활용하였다. 이에 대상자들의 참여와 효과 중 지방섭취량의 감소와 BMI에서 유의미한 변화가 있었고, 실행의 측면에서는 만족할 만한 수준이었다. 따라서 지속적 모니터링 기기를 부착 중인 대상자들을 위한 본 간호사의 식이코칭은 지역사회 실무에 접목할 만하다.
REFERENCES
1. Jung CH, Son JW, Kang S, Kim WJ, Kim HS, Kim HS, et al. Diabetes fact sheets in Korea, 2020: An appraisal of current status. J Diabetes Metab 2021;45(1):1-10. DOI: 10.4093/dmj.2020.0254.   2. Saeedi P, Petersohn I, Salpea P, Malanda B, Karuranga S, Unwin N, et al. Global and regional diabetes prevalence estimates for 2019 and projections for 2030 and 2045: Results from the international diabetes feder-ation diabetes atlas, 9th edition. Diabetes Res Clin Pract 2019;157:107843. DOI: 10.1016/j.diabres.2019.107843.   3. Hur KY, Moon MK, Park JS, Kim SK, Lee SH, Yun JS, et al. 2021 Clinical practice guidelines for diabetes mellitus in Korea. J Diabetes Metab 2021;45(4):4-461. (Korean).DOI: 10.4093/dmj.2021.0156.
5. Chen M, Yang R, Wang Y, Jia Y, Liu J, Wang G. Non-linear associations of body mass index with impaired fasting glucose, β-cell dysfunction, and insulin resistance in nondiabetic Chinese individuals: A cross-sectional study. Endokrynol Pol 2021;72(6):618-624. DOI: 10.5603/EP. a2021.0073.  7. de Menezes MC, Duarte CK, de P Costa DV, Lopes MS, de Freitas PP, Sampos SF, et al. A systematic review of effects, potentialities, and limi-tations of nutritional interventions aimed at managing obesity in primary and secondary health care. Nutrition 2020;75-76:110784. DOI: 10.1016/j.nut.2020.1107840.   14. Quinn B, Gagné F, Blaise C. The effects of pharmaceuticals on the re-generation of the cnidarian, hydra attenuata. Sci Total Environ 2008;402(1):62-69. DOI: 10.1016/j.scitotenv.2008.04.039.   15. Lee KJ, Kang HK. Effects of mobile based-healthcare service using hu-man coaching to the self-care of diabetes. J Converg Info Tech 2017;7(4):4-83. (Korean).DOI: 10.22156/CS4SMB.2017.7.4.083.  18. RE-AIM. OnePress theme by FameThemes 2022. Available at http://www.re-aim.org/ [accessed on September 11, 2022]. 20. Jaipakdee J, Jiamjarasrangsi W, Lohsoonthorn V, Lertmaharit S. Effectiveness of a self‐ management support program for Thais with type 2 diabetes: Evaluation according to the RE-AIM framework. Nurs Health Sci 2015;17(3):362-369. DOI: 10.1111/nhs.12198.   23. Kolb L. An effective model of diabetes care and education: The AD-CES7 self-care behaviors TM
. Sci Diabetes Self Manag Care 2021;47(1):30-53. DOI: 10.1177/0145721720978154.  24. Korean Diabetes Association. Treatment guideline for diabetes (6th edition). Seoul: Korean Diabetes Association; 2019. (Korean).
25. Korean Society for the Study of Obesity. Guideline for the management of obesity. Seoul: Korean Society for the Study of Obesity; 2018. (Korean).
26. Ministry of Health and Welfare, The Korean Nutrition Society. Dietary reference intakes for Koreans 2015. Sejong: Ministry of Health and Welfare; Seoul: The Korean Nutrition Society; 2015 (Korean).
27. Whitmore J. Business coaching international: Unlocking the secrets and the power. Coach Int J Theory Res Practice 2009;2(2):176-179. DOI: 10.1080/17521880903102332.  29. Van Dyke PR. Virtual group coaching: A curriculum for coaches and educators. J Psychol Issues Org Culture 2014;5(2):72-86. DOI: 10.1002/jpoc.21145.   32. Beck RW, Riddlesworth TD, Ruedy K, Ahmann A, Haller S, Kruger D, et al. Continuous glucose monitoring versus usual care in patients with type 2 diabetes receiving multiple daily insulin injections. Ann Intern Med 2017;167(6):365-374. DOI: 10.7326/M16-2855.   33. Jung CS, Noh HJ, Gu MJ, Kim YY, Lee SY. Effectiveness of internet-based interventions on HbA1c levels in adult patients with diabetes: A meta-analysis of randomized controlled trials. J Health Info Stat 2018;43(4):4-307. (Korean).DOI: 10.21032/jhis.2018.43.4.307.   37. Jeon EJ. Development and effectiveness evaluation of diabetes selfman-agement mobile application based on IMB model [dissertation]. Seoul National University; Korea.2017.
41. MacLeod S, Musich S, Gulyas S, Cheng Y, Tkatch R, Cempellin D, et al. The impact of inadequate health literacy on patient satisfaction, healthcare utilization, and expenditures among older adults. Geriatr Nurs 2017;38(4):334-341. DOI: 10.1016/j.gerinurse.2016.12.003.   43. Kim JH. Improvement of dietary behavior and nutritional knowledge of the diabetes who participate in the nutrition education program of diabetes buffet [dissertation]. Inha University; Korea.2015.
44. Oh JY, Kim SB. Development and effects’ analysis of nutrition education program for diabetes mellitus at community health center-focused on individual daily energy requirements and food exchange units-. Korean J Community Nutr 2010;15(4):4-485. (Korean).
45. American Diabetes Association. Standards of medical care in diabetes. Diabetes Care 2016;39(Suppl 1):S1-S106.  46. Ha K, Joung H, Song Y. Inadequate fat or carbohydrate intake was associated with an increased incidence of type 2 diabetes mellitus in Korean adults: A 12-year community-based prospective cohort study. Diabetes Res Clin Pract 2019;148:254-261. DOI: 10.1016/j.diabres. 2019.01.024.   49. Santos FL, Esteves SS, Costa Pereira AD, Yancy Jr WS, Nunes JPL. Systematic review and meta‐ analysis of clinical trials of the effects of low carbohydrate diets on cardiovascular risk factors. Obes Rev 2012;13(11):1048-1066. DOI: 10.1111/j.1467-789X.2012.01021.x.  
|
|














