경상북도 건강새마을 조성사업에서 주민의 참여 정도와 건강행태 개선효과
Participation in the Gyeongsangbuk-do Health Saemaeul Program and Health Behavior Improvement Effect
Article information
Trans Abstract
Objectives
The purpose of this study was to determine association between participation degree and any changes in health behaviors in the Gyeongsangbuk-do Health Saemaeul Program, a community-based health promotion project.
Methods
The study used surveys of the Gyeongsangbuk-do Health Saemaeul Program, in 2016, 2018 and data from KOSIS.
Results
The multi-level linear regression analysis was completed with a total health behavior improvement score based on the six types of health behavior changes. People with temporal participation showed a higher total health behavior improvement score than the non-participants. Females showed a higher total health behavior improvement score than males and people with any chronic diseases showed a higher total health behavior improvement score than those without. None of the community-related variables showed any statistical significances. The results of the stratified analysis according to individual and community-related variables revealed that a group with the following community-related characteristics were more likely to have a higher total health behavior improvement score according to the participation degree; (1) a higher proportion of vulnerable subjects, (2) a higher financial self-reliance, and (3) a higher participation degree with willingness. No statistical significance was revealed with the individual characteristics.
Conclusions
In order to enhance health status of its residents in a community-level, designing an integrated health promotion program in considering the community characteristics would be more effective. In order to improve the quality of the Gyeongsangbuk-do Saemaeul Health Program and to expand its effects, an establishment of strategic plans is required at the level of selecting the target community.
서 론
세계인의 보편적 건강증진에 대한 열망은 공동의 가치이자 목표로 1986년 캐나다 오타와 헌장[1]부터 2015년 UN총회에서 채택된 지속가능발전종합목표[2]까지 건강불평등의 원인을 개인의 지식이나 태도뿐만 아니라 사회경제적, 환경적 분야 등 여러 분야에서 찾아왔다[3]. 우리나라에서도 모든 국민의 건강권 보장을 위해 1977년 의료보험제도를 도입하여 1989년 전 국민 의료 보장제도가 완성되었다[4]. 우리나라는 아직까지 지역 및 소득 수준에 따라 건강수명, 기대수명, 의료이용, 사망률 등 건강불평등의 차이가 큰 것으로 나타났다[5]. 특히 지역 간 건강불평등의 경우, 농촌과 도시 간 건강격차가 매우 크고, 광역시·도 지역에서 시·군·구지역의 읍·면·동 단위로 갈수록 더 심화되는 특성이 있다[6,7].
경상북도에서도 2013년 11월 우리마을 건강지도 설명회를 통해 지역 간 건강형평성에 대한 문제제기를 하였다. 경상북도 331개 읍면동의 3년간(’08-10년) 표준화 사망비와 23개 시·군의 건강행태, 이환, 의료 이용 등을 비교한 자료에 의하면, 전국과 비교하였을 때에 경상북도의 사망률과 만성질환 유병률이 높고, 경상북도 내에서도 지역 간 건강 격차가 존재하였다[8]. 이러한 결과를 바탕으로 경상북도 건강취약지역의 우선적 보건문제 해결을 위해 주민참여형 건강마을사업인 건강새마을 조성사업이 실시되었다.
그동안 우리나라에서 건강증진에 대한 정의는 미시 수준에서 사람들이 자신의 흡연, 음주, 신체활동과 같은 개인의 일상 건강행태를 건강한 방식으로 변화시켜나가야 한다는 행태주의적 관점으로 수용되고 있었다. 이로 인한 기존의 보건사업 방식은 보건소가 개인의 특정 행태개선 중심으로 기획한 후 개인에게 직접서비스를 제공하는 하향적인 방식으로 진행되었는데, 이는 사람들의 건강을 개선하는 데에 충분한 역할을 하지 못하였고 주민의 자발적인 건강생활 실천도 지속되지 못하는 경향을 보였다[9].
최근 건강 결과가 아닌 건강의 사회적 결정요인을 변화시키기 위해서는 주민의 참여와 공공적인 의사결정이 필요하다는 인식이 확산되고 있다[10]. 건강에 영향을 미치는 다양한 삶의 조건을 개선하기 위해서는 지역사회 주민들을 조직해 자신들의 삶과 건강에 영향을 미치는 건강증진사업의 다양한 의사결정 과정에 참여하고, 영향력을 행사하며, 통제력을 강화하는 주민참여 접근 전략이 요구되고 있는데 이를 위해서는 개인 수준의 개입보다 지역사회 전반의 변화를 이끄는 지역 단위의 전략이 필요하다. 이는 지역사회가 사람들이 생활하고 일하는 공간으로 건강과 관련된 다양한 문제들을 담고 있고, 근본적인 건강결정요인을 변화시킬 수 있는 현장이라고 할 수 있기 때문이다[11].
최근 10여 년간 국내에서는 정부 주도적인 건강정책 및 보건의료사업의 한계를 인식하고, 경상북도 건강새마을 조성사업과 같이 주민참여를 기반으로 하는 지역사회 차원의 다양한 시도를 하고 있다. 주민주도형 건강증진사업의 효과성은 공식적으로 출판되지 않은 사례 보고서의 형태로는 많이 찾을 수 있지만[12], 주민참여의 정도와 건강행태를 살펴본 연구는 미흡하다.
따라서 경상북도 건강새마을 조성사업에서 개인의 특성만을 탐구하는 것이 아니라 그들이 살고 있는 거주지역의 특성이 개인들의 건강행태 변화에 미치는 효과를 검증하는 것은 지역단위의 건강증진 향상을 위해 반드시 필요하다.
본 연구는 2014년부터 2018년까지 시행된 경상북도 건강새마을 조성사업의 기초자료를 활용하여 주민주도형 건강증진사업의 효과를 평가하고자 시행하였으며, 구체적인 목표는 다음과 같다. 첫째, 개인 및 지역적 특성에 따른 주민참여율을 파악하고자 하였다. 둘째, 개인 및 지역적 특성 요인을 보정하여 주민참여 정도와 건강행태 변화의 관련성을 다수준 모형을 통해 파악하고자 하였다. 셋째, 주민주도형 건강증진사업을 지속적으로 유지하기 위한 전략을 알아보기 위해 개인 및 지역적 특성별로 대상을 층화하여 건강행태가 어떻게 차이가 있는지를 심층 분석하고자 하였다. 따라서 본 연구는 설정된 목표에 의거하여 경상북도 건강새마을 조성사업이 자립형 건강마을 및 주민 주도형 건강증진사업으로 정착되고 향후 확산되도록 하는 전략의 근거를 마련하고자 하였다.
연구 방법
연구자료 및 대상
본 연구에서는 2016년과 2018년 건강새마을 조성사업 설문조사를 주로 이용하였으며 지역적 특성 중 일부 변수는 국가통계포털 자료를 이용하였다. 건강새마을 조성사업 설문조사의 대상 마을은 2014년부터 비교적 사망수준이 높으면서도 건강취약지표들이 열악한 19개 마을(읍·면·동 단위)에 실제 거주하는 만 19세 이상 성인이다. 설문조사는 2016년 7-8월, 2018년 5-8월에 마을의 특성이나 거주자를 잘 아는 이장, 부녀회장 또는 마을건강지기(마을의 건강지도자)가 사전에 교육을 받은 후 가정방문하여 1:1 면접을 통해 실시하였다[13]. 설문조사에 사용된 설문지는 건강행태지표(흡연, 음주 등)와 사업평가지표(사업인식도, 참여도 등)와 관련된 총 36문항으로 구성되어 있으며, 설문 문항은 2015년 및 2017년 지역사회건강조사의 문항 중 일부를 발췌하였으며 경상북도 통합건강증진사업지원단의 연구진 회의를 거쳐 수정, 보완 후 최종 확정하여 구성하였다.
본 연구의 최종대상자 선정에는 건강새마을 조성사업 설문조사 중 연구변수가 포함된 2016년, 2018년 자료가 활용되었다. 2016년과 2018년 건강새마을 조성사업 설문조사에 모두 응답한 9,696명 중 연구 변수에 무응답하거나 이상치로 응답한 사람 2,184명을 제외한 총 7,512명을 최종 연구대상자로 선정하였다.
연구도구
종속변수
본 연구의 종속변수는 건강행태 개선점수이며 분석단위는 개인이다. 각 세부 건강행태(흡연, 음주, 영양, 신체활동, 구강건강, 정신건강)별로 상대적으로 나쁜 건강행태군인 불건강행태 유지군과 건강행태 악화군은 0점, 좋은 건강행태군인 건강행태 유지군과 건강행태 개선군은 1점을 주어 6가지 분야의 점수를 합산하여 총건강행태 개선점수로 산출하였다.
종속변수를 산출하기 위해 각 연도별 건강행태의 변화에 따라 불건강행태 유지군(나쁨→나쁨), 건강행태 개선군(나쁨→좋음), 건강행태 악화군(좋음→나쁨), 건강행태 유지군(좋음→좋음)으로 정의하였다. 연도별 건강행태 구분 기준은 다음과 같다. 흡연은 평생 5갑(100개비) 이상 흡연한 사람으로서 현재 흡연하는 사람(매일 피움 또는 가끔 피움)의 경우를 흡연군(나쁜 건강행태), 피우지 않는 군을 비흡연군(좋은 건강행태)으로 나누었다. 음주는 최근 1년(365일) 동안 음주한 사람 중에서 남자는 한 번의 술자리에서 7잔 이상, 여자는 5잔 이상을 주 2회 이상 마신다고 응답한 경우를 기준으로 고위험음주군(나쁜 건강행태)과 비고위험음주군(좋은 건강행태)으로 나누었다. 영양은 평소 식습관, 조리음식 등에 대한 저염선호도를 묻는 문항 중 두 가지 문항 이상에서 저염을 선호하는 답변을 선택한 경우를 기준으로 저염선호군(좋은 건강행태)과 저염비선호군(나쁜 건강행태)으로 구분했다. 그리고 신체활동은 최근 1주일(7일) 동안 격렬한 신체활동을 1일 20분 이상, 주 3일 이상 실천한 사람 또는 최근 1주일(7일) 동안 중등도 신체활동을 1일 30분 이상, 주 5일 이상 실천한 사람의 경우 중 적어도 한 가지 이상을 실천한 군(좋은 건강행태)과 비실천군(나쁜 건강행태)으로 나누었다. 구강은 점심식사 후 칫솔질을 실천한 군(좋은 건강행태)과 비실천군(나쁜 건강행태)으로 나누었으며, 정신건강은 우울감 경험 여부, 스트레스 인지경험 여부, 주관적 건강수준에 대한 질문에 답변을 기준으로 한 번이라도 나쁜 정신건강 경험이 있는 경우는 나쁨군(나쁜 건강행태), 그 외의 경우는 좋음군(좋은 건강행태)로 나누어 구분하였다[14].
독립변수
개인변수
개인적 특성으로는 주민참여 정도, 성별, 연령, 만성질환을 독립변수로 포함하였다. 주민참여 정도는 2016년, 2018년 모두 사업에 참여한 경험이 없는 경우를 비참여군, 2016년, 2018년 중 한 번이라도 사업 참여 경험이 있으면 일시참여군, 2016년, 2018년 모두 사업에 참여한 경험이 있으면 지속참여군으로 분류하였다. 만성질환 변수는 의사에게 고혈압 또는 당뇨병을 진단 받은 경험의 유무로 구분하였으며, 두 질환 모두 진단 받은 경험이 없는 군을 만성질환이 없는 경우, 그 외의 경우를 만성질환이 있는 경우로 분류하였다.
지역변수
지역 변수로는 국가통계포털에서 제공하는 재정자립도와 의료취약 인구를 사용하였으며 건강새마을 설문조사에서 제공하는 사회적 자본, 주체적 참여의지를 포함하였다. 국가통계포털 자료를 활용한 지역적 변수는 각 지역의 값을 설문조사 개인 대상자에게 부여하였으며, 연구기간 내 지역의 수준을 반영하기 위해 2016년과 2018년 데이터의 산술평균값을 사용하였다[15]. 재정자립도(시군 단위)를 제외한 의료취약인구, 사회적 자본, 주체적 참여의지는 읍·면·동 단위로 산출하였다.
전체를 대상으로 분석할 경우에는 지역적 변수를 연속형 변수로 사용하였으며 지역적 변수를 세부 그룹으로 층화할 경우에는 평균을 기준으로 구분하였다.
지역의 사회경제적 수준을 반영하기 위해 재정자립도와 의료취약인구를 사용하였다. 재정자립도는 {자체수입(지방세+세외수입)/일반회계 예산액}×100로 산출하였으며 의료취약인구는 노인인구 수(65세 이상 인구의 수), 기초생활수급자 수, 등록 장애인 수, 결혼이민자 수(다문화 가구 수와 동일)를 합산하여 인구 천 명을 기준으로 산출하였다.
지역의 사회 및 네트워크 수준을 반영하기 위해 사회적 자본과 주체적 참여의지를 포함하였다. 본 연구에서 지역의 사회적 자본은 크게 인식적 측면의 사회적 자본인 이웃 간의 상호신뢰와 구조적 측면의 사회적 자본인 이웃과의 상호부조네트워크에 해당하는 변수를 포함하였다. 이러한 변수들은 개인의 자아존중감을 증가시켜 건강관리에 더욱 신경을 쓰도록 할 수도 있다는 선행연구가 있었다[16]. 사회적 자본은 지역의 사회적 환경에 대한 긍정적 태도율 중 이웃상호 신뢰감, 상호부조, 건강 개선 가능성 중 긍정적인 응답(매우 높다 또는 높다)한 인원수를 전체 설문조사 응답자 수로 나누어 인구 천명을 기준으로 산출하였다. 주체적 참여의지는 우리 마을을 위한 활동에 내 시간, 돈, 재능을 투자할 의지 중 긍정적인 응답(매우 높다 또는 높다)을 한 인원 수를 전체 설문조사 응답자 수로 나누어 인구 천 명을 기준으로 산출하였다.
자료분석
기술 분석을 통해 응답자의 특성 및 연구대상자의 일반적 특성을 알아보았으며, 주민참여 정도와 건강행태 간의 관련성을 알아보기 위해 연구대상 전체를 이용하여 다수준 선형 회귀분석을 실시하였다.
본 연구에서는 개인 수준의 관측치를 1수준 변수로 하고 지역 수준의 관측치를 2수준 변수로 투입한 다수준 회귀모형을 적합시켰으며, 다수준 선형 회귀분석을 위해 세 가지 모형을 설계하였다. 우선 자료의 기초 정보를 확인하기 위하여 주민참여 정도 변수만을 포함하는 Model 1, 개인 수준 요인만을 고려한 Model 2, 마지막으로 개인 수준 요인 및 지역 수준 요인을 모두 고려한 Model 3을 순차적으로 분석하였다. 본 연구에서 제시한 세 가지 모형에 대한 타당성을 검토하기 위해 임의 효과에 대한 분산을 추정하고 급내상관계수(intraclass correlation coefficient, ICC)를 추정하였다. 기초 모형의 모수 추정 결과를 통하여 다른 설명변수를 고려하지 않았을 때 건강행태에 대한 지역별 분산을 분석함으로써, Model 2와 Model 3에서 다른 설명 변수들의 설명력을 살펴보았다.
연구대상 전체를 이용한 분석으로는 주민참여 정도와 건강행태 개선점수간의 관련성을 알아보기 위해 다수준 선형 회귀분석을 실시하였다.
개인 및 지역적 특성별 주민참여 정도와 건강행태 변화의 관련성을 알아보기 위한 층화분석을 실시하였다. 세부 그룹으로 층화하여 각 특성들과 주민참여 정도 간의 상호작용 효과를 알아보기 위한 다중선형 회귀분석을 실시하였다. 층화 후 모든 분석에서는 개인 및 지역적 특성을 보정하여 분석하였다.
모든 통계분석에는 SAS 9.4 (SAS Institute Inc., Cary, NC, USA.) 프로그램을 사용하였으며, 통계적 검정의 유의수준은 5%로 설정하였다.
연구 결과
연구대상자의 일반적 특성
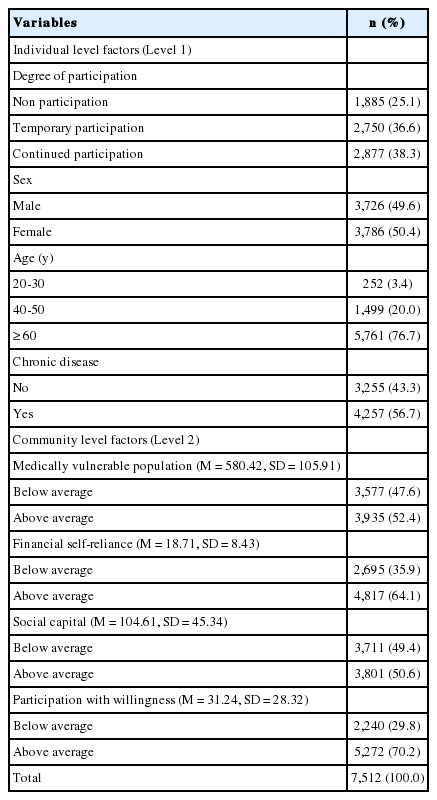
개인적 특성에서 주민참여 정도는 비참여군 25.1%, 일시참여군 36.6%, 지속참여군 38.3%이었다. 성별은 남자 49.6%, 여자 50.4%이었다. 연령은 20-30대 3.4%, 40-50대 20.0%, 60대 이상 76.7%이었다. 만성질환은 만성질환이 없는 군 43.3%, 만성질환이 있는 군 56.7%이었다(Table 1).
지역적 특성에서 의료취약인구는 인구 천 명당 평균 580.4명이었으며, 평균 미만군 47.6%, 평균 이상군 52.4%이었다. 재정자립도는 평균 18.7%이었으며 평균 미만군 35.9%, 평균 이상군 64.1%이었다. 사회적 자본은 인구 천 명당 평균 104.6명이었으며 평균 미만군 49.4%, 평균 이상군 50.6%이었다. 주체적 참여의지는 인구 천 명당 31.2명이었으며 평균 미만군 29.8%, 평균 이상군 70.2%이었다(Table 1).
개인 및 지역적 특성에 따른 주민참여율
개인적 특성에 따른 주민참여 정도는 Table 2와 같다. 성별의 경우를 살펴보면, 남자에서 지속참여군(29.2%), 일시참여군(38.9%), 비참여군(31.9%)이었고, 여자에서 지속참여군(47.2%), 일시참여군(34.4%), 비참여군(18.4%)이었다(p < 0.001). 연령의 경우, 20-30대에서 지속참여군(12.3%), 일시참여군(38.1%), 비참여군(49.6%)이었으며 40-50대에서 지속참여군(30.1%), 일시참여군(36.2%), 비참여군(33.7%)이었고, 60세 이상에서 지속참여군(41.6%), 일시참여군(36.6%), 비참여군(21.8%)이었다 (p < 0.001). 만성질환의 경우, 만성질환이 없는 군에서 지속참여군(38.4%), 일시참여군(38.2%), 비참여군(23.3%), 만성질환이 있는 군에서 지속참여군(38.2%), 일시참여군(35.4%), 비참여군(26.4%)이었다(p = 0.004).
지역적 특성 변수에 따른 주민참여 정도는 Table 3과 같다. 단, 지역적 특성 변수는 연속형 변수이기 때문에 기술통계로 결과치를 산출하고, 그 평균을 기준으로 빈도 분석을 하였다. 의료취약인구는 인구 천명당 평균 580.4명이었으며 평균 미만군에서 지속참여군(33.4%), 일시 참여군(37.6%), 비참여군(29.0%)이었다. 평균 이상군에서 지속참여군(42.8%), 일시참여군(35.7%), 비참여군(21.6%)이었다(p < 0.001). 재정자립도는 평균 18.7%로, 평균 미만군에서 지속참여군(43.2%), 일시참여군(32.7%), 비참여군(24.1%)이었다. 평균 이상군에서 지속참여군(35.6%), 일시참여군(38.8%), 비참여군(25.6%)이었다(p < 0.001). 사회적 자본은 인구 천 명당 평균 104.6명이었으며, 평균 미만군에서 지속참여군(37.9%), 일시참여군(37.1%), 비참여군(25.0%)이었다. 평균 이상군에서 지속참여군(38.7%), 일시참여군(36.1%), 비참여군(25.2%)이었다(p = 0.665). 주체적 참여의지는 인구 천 명당 31.2명이었으며, 평균 미만군에서 지속참여군(38.8%), 일시참여군(38.3%), 비참여군(22.9%)이었다. 평균 이상군에서 지속참여군(38.1%), 일시참여군(35.9%), 비참여군(26.0%)이었다(p = 0.015).
주민참여 정도와 총건강행태 개선점수 간의 관련성
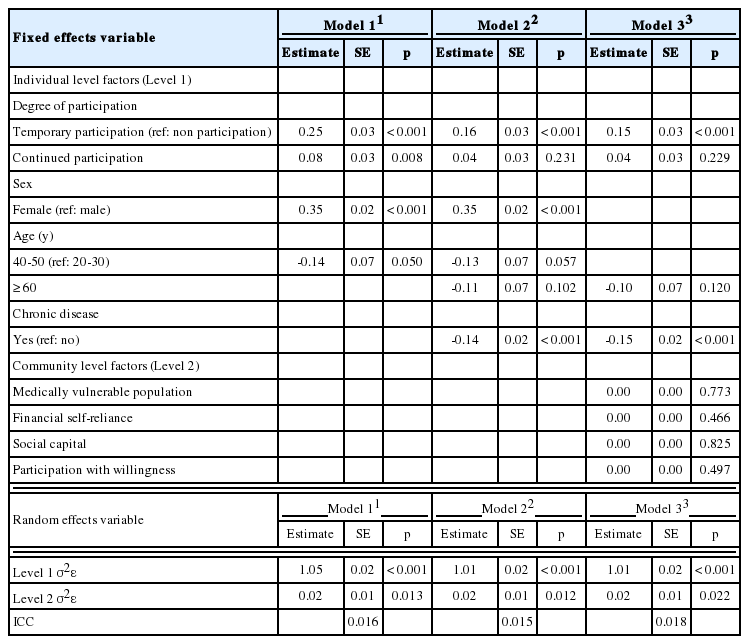
주민참여 정도와 총건강행태 점수와 관련한 다수준 선형 회귀분석의 결과는 Table 3과 같다. 본 분석의 종속변수인 건강행태 개선점수는 각 세부 건강행태별로 상대적으로 나쁜 건강행태군인 불건강행태 유지군과 건강행태 악화군은 0점, 좋은 건강행태군인 건강행태 유지군과 건강행태 개선군은 1점을 주어 6가지 분야의 점수를 합산하여 총 건강행태 개선점수로 산출하였다. Model 1의 경우 주민참여 경험이 없는 군에 비해 일시참여한 군과 주민참여 경험이 없는 군에 비해 지속 참여한 군이 총건강행태 점수가 높았다. Random effect를 살펴보면 총 건강행태 개선점수의 차이를 나타내는 지역 수준 요인의 분산(level 2 분산)은 0.017 (p = 0.013)으로 ICC는 r= 0.016만큼 지역 수준의 변이가 있었다.
개인 수준을 보정한 Model 2의 변수들을 살펴본 결과, 주민참여 경험이 없는 군에 비해 일시참여한 군이 총건강행태 점수가 높았다(B = 0.16, p < 0.001). 개인 수준 요인에서는 남자보다 여자에서 총건강행태 점수가 높았다(B = 0.35, p < 0.001). 만성질환이 없는 군보다 있는 군이(B = -0.14, p < 0.001)에서 총건강행태 점수가 덜 높았다. Model 2에서 개인 수준 요인만을 보정했을 때 지역 수준 요인의 분산은 0.02 (p = 0.012)이었고, ICC는 r= 0.015로 총건강행태 점수는 개인 수준 요인의 변수 들을 보정하더라도 지역 수준 요인의 변이가 있었다.
Model 3은 개인 및 지역 수준 요인 모형을 적용하여 분석한 결과, 주민참여 경험이 없는 군에 비해 일시참여한 군이 총건강행태 점수가 높았다(B = 0.15, p < 0.001). 개인 수준 요인 중 남자보다 여자에서 총건강 행태 점수가 높았으며(B = 0.35, p < 0.001), 만성질환이 없는 군보다 있는 군에서 총건강행태 점수가 덜 높았다(B = -0.15, p < 0.001). Model 3의 지역 수준 요인의 분산은 유의하고(p = 0.022) ICC는 r= 0.018로 나타남으로써 지역 개체에 따른 차이가 있는 것으로 나타났으나, 본 모형에서 선정한 지역 수준 요인 변수 4종에서는 유의한 요소가 아니었으므로 총건강행태 점수에 영향을 미치며 지역 차이를 반영하는 다른 지역 수준 요인 변수가 존재할 수 있다.
개인 및 지역 특성별 주민참여 정도에 따른 건강행태 개선점수
개인 및 지역 특성별 주민참여 정도와 건강행태 변화의 관련성을 알아보기 위해, 세부 그룹으로 층화하여 다수준 선형 회귀분석을 실시하였다. 각 개인 및 지역적 특성들과 주민참여 정도 간의 상호작용 효과를 알아보기 위하여 다수준 선형 회귀분석을 실시하였다. 분석 결과를 바탕으로 꺽은 선 그래프를 제시하였으며 y축은 B 계수, x축은 주민참여 정도를 나타낸다. 층화 후 실시한 모든 분석은 개인적 특성(주민참여 정도, 성별, 연령, 만성질환) 및 지역적 특성(의료취약인구, 재정자립도, 주체적 참여의지, 사회적 자본)을 보정하여 분석하였다.
특성별로 층화하여 분석한 결과를 개인 혹은 지역적 특성과 주민참여 정도 간의 상호작용 효과를 기준으로 3가지 유형으로 나누어졌다 (Figure 1).
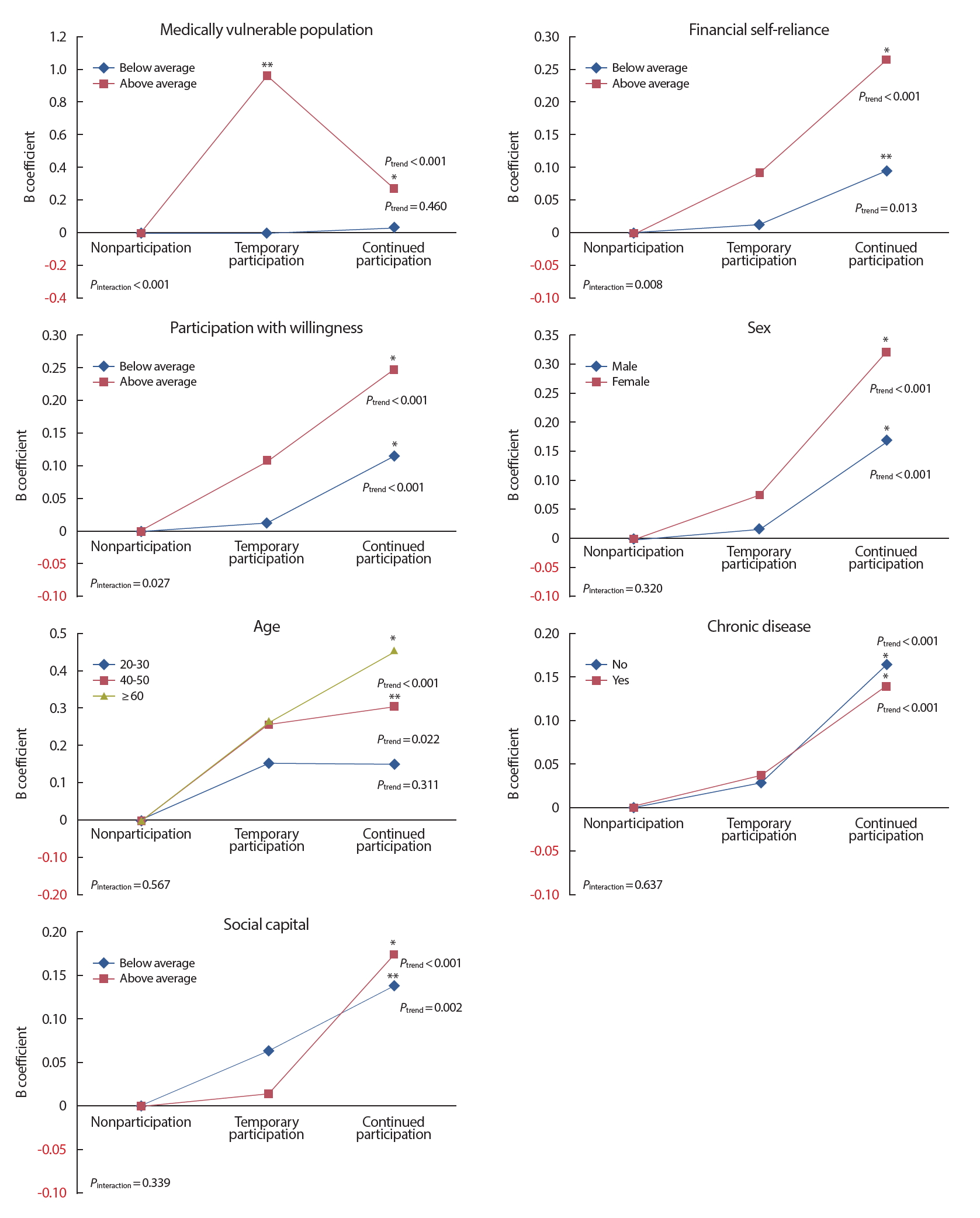
Health behavior improvement score according to characteristic of individual or community. Adjusted for individual level factors (degree of participation, sex, age, chronic disease) and community level factors (medically vulnerable population, financial self-reliance, participation with willingness, social capital).
*p<0.001, **p<0.05.
첫 번째, 의료취약인구 그룹, 재정자립도 그룹, 주체적 참여의지 그룹으로 층화분석하였을 경우에는 통계적으로 유의미한 상호작용 효과가 있는 유형이다. 의료취약인구 그룹의 경우, 평균 이상군이 평균 미만군보다 총건강행태 개선점수가 더 높았고 특히, 평균이상그룹의 경우 지속참여 경험보다 일시 참여 경우에서 총건강행태 개선점수가 더 높았으며 상호작용 효과에 대한 p값이 통계적으로 유의한 차이가 있었다(p < 0.001). 재정자립도 그룹의 경우, 평균 미만군에 비해서 평균 이상군이 더 건강행태 개선점수가 높았으며 상호작용 효과에 대한 p값이 통계적으로 유의한 차이가 있었다(p = 0.008). 주체적 참여의지 그룹의 경우, 평균 미만군에 비해서 평균 이상군이 더 건강행태 개선점수가 높았으며 상호작용 효과에 대한 p값이 통계적으로 유의한 차이가 있었다(p = 0.027).
두 번째, 성별 그룹과 연령 그룹으로 층화분석하였을 경우에는 통계적으로 유의한 상호작용 효과는 없었지만 패턴은 의미가 있었다. 성별 그룹의 경우, 남자에 비해서 여자가 더 건강행태 개선점수가 높았지만 상호작용 효과에 대한 p값은 통계적으로 유의하지 않았다(p = 0.320). 연령 그룹의 경우, 20-30대, 40-50대, 60세 이상 그룹으로 갈수록 건강행태 개선점수가 더 높았지만 상호작용 효과에 대한 p값은 통계적으로 유의하지 않았다(p = 0.567).
세 번째, 만성질환 그룹과 사회적 자본 그룹으로 층화분석하였을 경우에는 상호작용 효과 및 패턴 모두 차이가 없었다. 즉, 만성질환의 유무에 따라 건강행태 개선점수의 차이는 없었으며(p = 0.637) 사회적 자본의 평균에 따라 건강행태 개선점수의 차이는 없었다(p = 0.339).
고 찰
6가지 건강행태 변화를 점수화한 총건강행태 개선점수를 가지고 다수준 선형 회귀분석을 실시한 결과, 비참여군에 비해 일시참여군에서 총건강행태 점수가 유의하게 높았다. 개인 수준 요인에서는 남자보다 여자에서 총건강행태 개선점수가 유의하게 높았으나, 만성질환이 있는 군보다 없는 군에서 총건강행태 개선점수가 높았다. 지역 수준 요인에서는 유의한 변수는 없었다. 흡연, 음주, 영양, 신체활동, 구강, 정신건강을 포함한 총건강행태의 개선효과를 알아본 선행연구 결과는 없었으나 특성에 따라 일부 건강행태가 개선된 선행연구들은 존재했다. 흡연 건강행태 개선 즉, 금연 성공률 측면에서 여성일수록 적극적인 금연클리닉이나 금연 교육을 이용하는 태도, 금연자신감, 금연준비도, 상담 횟수가 높기 때문이라는 연구 결과가 본 연구의 결과를 지지하였다[17]. 음주 건강행태 개선의 측면에서는 여성이 일반적으로 남성에 비해 가족과 다양한 사회적 관계, 직장 생활 등 복잡한 경로를 통해 음주가 발생할 기회가 적어 음주에 영향을 미칠 수 있음을 유추할 수 있다는 연구가 있었으며[18], 영양 건강행태 개선 측면 역시 여성이 남성보다 외부 활동으로 인한 외식 빈도가 낮아 나트륨 과다 섭취의 기회가 적은 것과 본 연구의 결과가 관련이 있었다[19]. 신체 건강행태 개선 측면에서 중등도 이상 신체활동 실천은 남자에 비해 여자가 낮은 것으로 나타났는데, 여자와 20-30대가 신체활동 실천이 낮은 것으로 나타났다고 보고한 선행연구 결과와 일치하였다[20]. 구강 건강행태 관련 선행연구에서는 남자보다 여자일수록 구강건강행위 실천 확률이 높으며[21], 다른 연구에서는 여성에서 1일 칫솔질 횟수가 높은 것으로 나타나 본 연구의 결과와 일치하였다[22]. 만성질환의 경우, 만성질환이 있는 사람들은 없는 사람들에 비해 흡연, 음주, 불규칙한 식생활 등 건강에 악영향을 끼치는 건강행태를 실천할 확률이 높다는 연구는 본 연구의 결과를 지지하였다[23].
개인 및 지역적 특성별로 층화분석을 한 결과, 지역적 특성에서는 의료취약인구가 많은 집단, 재정자립도가 높은 집단, 주체적 참여의지가 높은 집단이 주민참여율에 따른 총건강행태 개선점수가 높았으나 개인별 특성에 따라서는 차이가 없었다.
본 연구에서는 의료취약인구가 많은 집단이 비참여군보다 일시참여군의 총건강행태 개선점수가 좋았다. 일반적으로 의료취약인구가 많은 지역, 즉 의료취약지역은 대체로 건강 관련 지식이 부족하고 건강증진행동의 빈도가 낮고, 건강위해행동의 빈도가 높은 특성으로 연결되어 건강수준이 낮게 보고된다[24]. 그러나 여러 건강위해요인에 노출된 의료취약인구가 많은 집단은 건강증진에 대한 결핍감과 건강 향상욕구가 항상 내재되어 있는 상태이기 때문에 오히려 본 연구에서는 주민참여에 따라 건강행태 개선 효과가 유의하게 나왔을 것으로 추정된다. 이런 취약인구 집단일수록 사업이 제공되었을 때 얻을 수 있는 효과는 클 것으로 예측된다. 한편 비참여군보다 지속참여군의 경우에는 의료취약인구가 평균보다 많은 집단과 의료취약인구가 평균보다 적은 집단 간의 총건강행태 개선점수가 유의한 차이를 보이지 않아 이에 대한 후속 연구가 필요해 보인다.
지역의 재정자립도가 높은 사회경제적 수준이 높은 집단이 주민참여 정도에 따라 건강행태 개선의 효과가 좋았는데 이는 의료취약인구가 많은 집단이 사회경제적 수준이 낮은 것으로 보아서 상반되는 결과로 보인다. 사회경제적 수준은 건강불평등에 영향을 미치는 가장 중요한 요인으로[25] 고소득층은 금연, 절주, 운동 등 건강에 필수적인 생활양식뿐만 아니라 건강에 이로운 식재료의 구입과 다양한 건강 및 의료서비스 선택이 가능하여 저소득층에 비해 높은 건강수준을 가지고 있다고 널리 알려져 있다[26]. 본 연구에서 재정자립도가 높은 집단들은 교육수준이 높을수록 프로그램을 이용하는 태도와 수용성이 좋고 건강에 대한 관심도와 의료서비스에 대한 접근성이 높기 때문에 본 연구에서 주민참여도에 따른 건강행태 개선점수가 높게 나온 것으로 추정된다.
본 연구의 분석결과로 주체적 참여의지가 높은 집단에서 주민참여 정도에 따라 총건강행태 개선점수가 높았다. 주체적 참여의지는 자신들의 삶에 영향을 미치는 요인에 대한 통제력을 행사하는 것을 도우는 과정인 임파워먼트(empowerment) 개념과 연관있으며, 지역사회 임 파워먼트는 건강증진의 중심 개념이다[27]. 기술, 경험, 열정, 참여의사와 같은 개인의 참여역량은 흡연, 비만, 운동 건강수준과의 관련성이 있으며[28], 사망률이 높은 지역사회에서 임파워먼트 수준을 개인 및 지역사회 수준에서의 인지된 통제력 척도로 측정하고 주관적 건강수준과의 연관성을 규명한 연구 결과가 있다[27]. 본 연구와 관련하여 주체적 참여의지가 높은 사람들이 많은 집단은 자신들의 삶에서 통제력을 얻고 참여 의지를 갖는다는 것을 의미하며, 전에는 관심을 가지지 않던 구성원이 지역사회의 건강 프로그램에 참여하고 지도적 역할을 하면서 건강지식, 건강정보 이해능력이 향상되고 긍정적 건강증진행태의 변화로 이어지는 것으로 추측할 수 있다[29].
결 론
본 연구결과에 따른 연구의 의의는 건강새마을 조성사업의 경험 자료를 기반으로 개인 및 지역적 특성이 참여 정도와 주요 건강행태 변화에 미치는 영향을 파악하였으며, 이러한 참여 정도와 건강행태 변화간의 관련성이 개인 및 지역적 특성에 따라 어떻게 차이가 있는지를 평가하였다. 본 연구 결과를 바탕으로 주민의 건강을 증진하기 위해서는 성별, 연령, 만성질환 여부 등 개인의 특성별로 나누어 맞춤식 사업을 운영하는 것보다 지역사회의 지역적 특성을 고려하여 통합형 건강증진 프로그램을 운영하는 것이 더 효과적으로 볼 수 있으며, 이는 마을 단위를 기반으로 하는 건강새마을 조성사업의 방향성과도 일치한다. 향후 건강새마을 조성사업을 지속하기 위한 전략으로는 대상자의 개인적 특성에 맞추어 운영하기보다 주민의 의견을 반영한 만족도가 높은 프로그램을 제공하고 지역 주민들의 인식을 개선하고 주체적인 참여를 활성화할 수 있는 방안을 고안할 필요가 있다. 주민이 활동의 주체자로서 주된 책임과 역할을 개성에 따라 수행해 나갈 수 있도록 하되, 관련 전문가는 지지자, 조력가, 자원 연계가로서의 간접적이고 옹호적인 역할을 수행해 나가야 할 것이다. 또한, 건강새마을 조성사업의 확산단계에서 대상마을의 선정시 지역적 특성들을 기준으로 기획 전략을 세우는 방향을 추진하여야 할 것이다.
Notes
No potential conflict of interest relevant to this article was reported.