지역사회 거주 노인의 수면과 우울, 대사증후군과 인지의 관련성
Correlation between Sleep, Depression, Metabolic Syndrome and Cognition in Community Dwelling Elderly
Article information
Abstract
Objectives
The purpose of this study was to examine the cognitive function, subjective memory, sleep, depression and metabolic syndrome in the elderly and to identify the relation between these variables.
Methods
This study was descriptive research design. The data were collected from June to September 2020, 116 elderly people (aged over 65 years), who visited senior community centers. Data were analyzed using Windows SPSS Statistics 27.0 program. Collected data were analyzed using percentage, mean, standard deviation, independent t-test, one-way ANOVA, Pearson's correlation analysis.
Results
The mean score of cognitive function was 24.13±3.82, subjective memory was 2.59±2.61, depression was 7.05±7.30 and sleep was 4.49±2.82. The results showed that depression was correlated with cognitive function (r=−0.20, p =0.033) and subjective memory (r=0.31, p =0.001). Cognitive function was negatively correlated with subjective memory (r=−0.24, p =0.011) and depression (r=−0.20, p =0.033). In addition, Subjective memory was positively correlated with sleep (r=0.25, p =0.006).
Conclusions
The findings of this study suggests that cognitive decline, subjective memory, and depression can be accompanied, therefore it is necessary to develop health assessment and intervention of the elderly in the community.
서 론
우리나라는 급격한 고령화로 인해 노인인구의 증가 추세에 있으며, 2020년 65세 이상 고령인구는 15.7%로 2025년에는 20.3%에 이르러 우리나라가 초고령사회로 진입할 것으로 전망된다[1]. 이러한 노령화로 노년기의 다양한 신체적, 정신적 및 사회적 변화와 문제에 대한 관심이 높아지고 있으며, 그 중 정신기능 변화로 인한 인지기능 감소는 가장 심각한 문제로 많은 관심을 받고 있다[2]. 광범위한 인지손상에 의한 인지저하가 대표적으로 나타나는 질환인 치매는 발생 시 환자의 일상 생활 어려움을 초래하고 나아가 가족, 지역사회에 대한 의존도를 높힌다[3]. 이에 인지기능 저하는 치매 발병의 주요 예측인자로 지역사회 및 국가에서의 중요성이 대두되고 있으며, 치매로의 이행을 예방하기 위하여 노인의 인지기능 관련 요인들을 조사하는 것은 인지저하의 조기 발견 및 치료를 가능하게 함과 동시에 치매 발병 기전에 대한 정보를 제공할 수 있는 중요한 임상 지표가 될 것이다.
우울증은 노년의 정서적 고통을 유발하고 삶의 질을 떨어뜨리는 흔한 원인 중 하나로[4,5] 인지기능과 신경병적 기전이 유사하고, 공통된 유전형질상의 원인이라는 중복된 발생기전으로 설명 가능하다[6]. 또 한, 우울과 인지기능 저하는 치매로 진행하는 신경학적 퇴행의 과정에서 나타나는 서로 다른 표현형으로 추정되어, 노인에서 우울 증상은 치매의 위험을 증가시키는 표지자로 생각된다[7]. 우울과 인지 감퇴에 관한 선행연구들에서 노인에서 우울 증상과 인지기능 감퇴는 다른 연령대와 비교하여 매우 긴밀하게 연관되어 있을 것이라 보고하였으며, Chui et al. [8]은 우울과 실행기능, 언어 및 비언어적 기억 저하와의 관련성을 확인하였고, 한국 지역사회 노인을 대상으로 인지기능과 우울장애 사이의 관계를 본 Jo et al. [9]은 정상노인에 비해 경도인지장애 환자와 치매 환자에서 높은 우울장애의 빈도를 보여 우울과 인지장애 사이에 명확한 연관성을 보인다고 보고하였다. 이렇듯 우울과 인지기능 장애는 밀접한 관련이 있음이 보고되었으나, 인과관계나 생물학적 기전이 분명하게 밝혀지지 않아 지속적 연구가 요구된다.
대사증후군은 고혈압, 고혈당, 복부비만, 고중성지방 및 저농도의 고밀도지단백 중 3개 이상을 보유하는 경우로 신체적, 정신적 및 정서적 질환을 유발할 수 있는 요인으로 간주되어 주목받고 있다[10,11]. 특히, 고혈압, 당뇨, 비만, 고지혈증은 대사증후군의 진단 요소이자 인지기능 장애 및 치매의 위험을 높이는 것으로 알려져 있으며, 선행 연구들을 통해 대사증후군이 있는 노인의 경우 없는 노인에 비해 인지기능이 낮다고 보고되었다[12–14]. 최근, 대사증후군에 대한 인식이 높아짐에 따라 대사증후군의 위험요인 및 역학에 대한 연구는 활발히 진행되고 있으나 인지기능과의 관계를 보고한 연구는 매우 미비한 실정으로[14] 건강 검진을 통해 확인 가능하고 생활 습관 개선 및 약물 등을 통해 조절 가능한 대사증후군과 인지기능과의 관계를 조사하는 것은 치매 예방에 있어 중요한 기초자료가 될 것이다.
수면문제는 다양한 연령층에서 발생할 수 있지만 노인에서 더 흔하게 나타나며 노인 실태조사에 따르면 지역사회 거주 노인의 약 70%는 수면 장애 증상 중 하나 이상을 경험하고 있다고 보고하였다[15,16]. 이렇게 많은 노인이 호소하는 수면 문제는 인지기능과 관련이 있는 것으로 보고되었는데, Jaussent et al. [15]은 수면시간이 부족한 경우 기억력 및 집중력 감소가 초래된다고 하였으며, Kim and Kim [16]은 노인의 수면시간은 인지기능에, 수면의 질은 우울에 영향을 미친다고 보고하여 수면, 우울 및 인지기능이 서로 밀접하게 연관이 있음을 나타내었다. 또한, 수면문제는 인지장애나 수면장애가 없는 노인에서도 향후 인지기능 손상에 영향을 줄 수 있는 것으로 생각되어[17–19] 노인의 인지와 우울, 수면시간 및 수면의 질에 대한 조사를 통해 이들간의 상관관계를 파악하는 것이 필요하다.
이렇듯 노인의 인지기능 저하는 치매의 주요 예측 인자이나[20], 경미한 기억력 저하나 지남력 장애로 나타나는 초기 치매의 경우 정상 노화로 인한 기억력 감퇴와 구별이 쉽지 않다[21]. 특히, 의료 서비스의 접근이 용이하지 않은 지역의 노인의 경우 치매의 조기 발견이 더 욱 늦어지게 되어 치매로 진행하기 전 노인의 인지 저하를 조기 발견하는 것에 대한 지역사회의 관심과 역할이 중요하게 요구된다. 이에 최근 치매의 전 단계인 경도인지장애 노인과 치매 노인의 특성과 위험요인에 대해 국내외에서 활발한 연구가 진행되었으나 경도인지장애의 전 단계인 정상 인지 상태의 노인에 대한 연구는 상대적으로 부족한 실정이다. 정상 인지, 경도인지장애를 거쳐 치매로 이행되는 질병의 진행 상황을 고려하였을 때[22,23], 치매의 예방을 위해 인지 저하로 진행되지 않은 정상 노인의 인지기능과 주관적 기억력을 파악하는 것이 효율적 치매 예방을 위한 중재와 정책을 마련하는 데 중요한 시작이 될 것이다.
본 연구의 목적은 다음과 같다.
첫째, 지역사회 거주 노인의 인지기능, 주관적 기억력, 우울, 수면 및 대사증후군 정도를 파악한다.
둘째, 지역사회 거주 노인의 일반적 특성과 대사증후군 여부에 따른 인지기능과 주관적 기억력의 차이를 파악한다.
셋째, 지역사회 거주 노인의 인지기능 및 주관적 기억력, 우울, 수면 간의 상관관계를 파악한다.
연구 방법
연구 설계
본 연구는 지역사회 거주 노인의 인지기능, 주관적 기억력, 우울, 수면 및 대사증후군 정도를 조사하고, 일반적 특성과 대사증후군 여부에 따른 인지기능과 주관적 기억력의 차이와 인지기능 및 주관적 기억력, 우울, 수면 간의 상관관계를 분석하기 위한 서술적 조사연구이다.
연구 대상
본 연구는 대구광역시 및 경상도에 거주하는 65세 이상의 남, 녀 노인을 대상으로 하였다. 대상자 표본 수는 G*power 3.1.9.2를 이용하였으며, 상관관계 분석에서의 중간 효과크기인 0.3, power 0.9로 최소 표본 수 112명이었으나, 탈락률 20%를 고려하여 135명으로 선정하였다. 이 중 설문지 중도 포기를 한 19명을 제외한 총 116명의 자료를 분석에 이용하였다.
자료수집
본 연구의 자료수집 기간은 2020년 6월 20일-9월 30일까지이며, 영남이공대학교 생명윤리위원회 승인을 받고 자료수집을 시행하였다(IRB No.: YNC IRB/20192-6). 자료수집 전 연구의 목적과 방법 및 개인정보 보호에 대한 설명을 하였으며, 자발적으로 참여 동의 의사를 밝힌 대상자에게 서면 동의서를 받은 후 구조화된 설문지를 배부하였다. 3명의 자료조사자가 각각 전담하여 혈액 검사, 신체 계측 및 대상자와 일대일 면담을 통해 자료를 수집하였다.
연구도구
대상자의 일반적 특성
대상자의 인구사회학적 특성(성별, 연령, 교육정도, 종교, 가족과 동거 여부)을 구조화된 설문지를 이용하여 조사하였다.
인지기능
인지기능은 Folstein et al. [24]이 개발한 인지기능 검사인 간이정신상태검사(Mini-Mental State Examination, MMSE)를 Kang et al. [25]이 번역하여 한국어판으로 개발한 K-MMSE 도구를 사용하였다. 총점 30점으로 각 문항을 제대로 수행하면 1점, 수행하지 못하면 0점을 부여한다. 7개 영역으로 구성되어 있으며 시간에 대한 지남력(5점), 장소에 대한 지남력(5점), 기억등록(3점), 기억 회상(3점), 주의집중과 계산 능력(5점), 언어(8점), 시각적 구성(1점)으로 이루어져 있다. 총점이 낮을수록 인지기능이 낮음을 의미한다. 개발 당시 도구의 신뢰도(Cron-bach's α)는 0.86 [25]이었고, 본 연구에서는 0.62이었다.
주관적 기억
주관적 기억은 주관적 기억감퇴 설문(Subjective Memory Complaint Questionnaire, SMCQ)을 사용하였다. 노인의 주관적 기억장애와 치매 선별 평가를 위한 14문항의 자가 보고식 설문지로 전반적 기억력을 평가하는 4개 문항, 일상생활에서 느끼는 기억력을 평가하는 10개 문항으로 구성되어 있다[26]. 각 문항은 예(1점) 혹은 아니오(0점)로 답하도록 되어 있는 2점 척도로 총점이 높을수록 주관적 기억력 장애가 심함을 의미한다. 개발 당시 신뢰도는 0.86 [26]이었고, 본 연구에서는 0.81이었다.
우울
우울은 Radloff [27]가 개발하고 Cho and Kim [28]이 번안한 우울척도(Center for Epidemiological Studies-Depression Scale, CES-D)를 사용하였다. 총 20문항으로 지난 1주일 동안 경험했던 우울 증상의 빈도에 따라 0점에서 3점까지 4점 척도로 측정한다. 총점이 높을수록 우울 정도가 높은 것을 의미하며, 개발 당시 신뢰도는 0.91이었고[28], 본 연구에서는 0.82이었다.
수면
수면은 피츠버그 수면의 질 지수(Pittsburgh Sleep Quality Index, PSQI)를 사용하여 7개 영역인 수면시간, 주관적 수면의 질, 수면 잠복
기, 수면 효율, 수면 관련 문제, 수면제 사용 및 주간 기능 장애를 0점에서 3점으로 측정하였다. 도구의 점수가 높을수록 수면의 질이 좋지 않음을 의미하며 개발 당시 신뢰도는 0.83이었고[29], 본 연구에서는 0.55이었다.
대사증후군
허리둘레
세계보건기구 권고방법에 따라 직립 자세로 숨을 편안히 내쉰 상태에서 늑골 하단부와 장골능 상부의 중간 지점을 줄자를 이용하여 소수점 한 자리까지 측정하였다.
중성지방, 고밀도지단백질, 혈당
Accutrend Plus (Roche Diagnostics)를 사용하여 중성지방, 고밀도지단백질, 혈당을 측정하였다. 손가락 검지 끝을 소독솜으로 소독 후 채혈침을 이용하여 혈액을 채취하였으며, 시험지에 떨어뜨려 검사를 시행하였다. 검사결과에 걸리는 시간은 중성지방 3분, 고밀도지단백질 3분, 혈당 12초이었다.
혈압
팔뚝형 자동전자혈압계 혈압계(Omron, OHEM-7120, Korea)를 사용하여 안정된 상태에서 앉은 자세로 수축기 혈압과 이완기 혈압을 3번 측정하여 마지막 2회 측정값의 평균을 구하였다.
대사증후군
대사증후군 여부는 아래의 기준 중 세 가지 이상에 해당하면 대사증후군이 있는 것으로 분류하였다.
허리둘레: 남자 90 cm 이상, 여자 80 cm 이상
중성지방: 150 mg/dL 이상
고밀도지단백질: 남자 40 mg/dL 미만, 여자 50 mg/dL 미만
공복 혈당: 100 mg/L 이상
혈압: 130/85 mmHg 이상
자료분석
자료는 SPSS 27.0 (IBM Co., Armonk, NY, USA) 프로그램을 사용하여 분석하였다.
(1) 대상자의 일반적 특성, 인지기능, 주관적 기억력, 우울, 수면, 대사증후군은 빈도수, 백분율, 평균, 표준편차로 산출하였다.
(2) 일반적 특성과 대사증후군 여부에 따른 인지기능과 주관적 기억력의 차이는 독립표본 t 검정, 일원배치 분산분석을 이용하여 분석하였다. Levene의 등분산 검정을 통해 등분산 가정을 만족하 는 경우 일원배치 분산분석으로 분석 후 유의한 결과는 Scheffe 로 사후검정하고, 등분산을 가정할 수 없는 경우 Welch ANOVA 로 분석하여 Dunnett T3로 사후 검정하였다.
(3) 인지기능, 주관적 기억력, 우울, 수면의 상관관계를 알아보기 위해 Pearson 상관계수로 분석하였다.
연구 결과
대상자의 일반적 특성
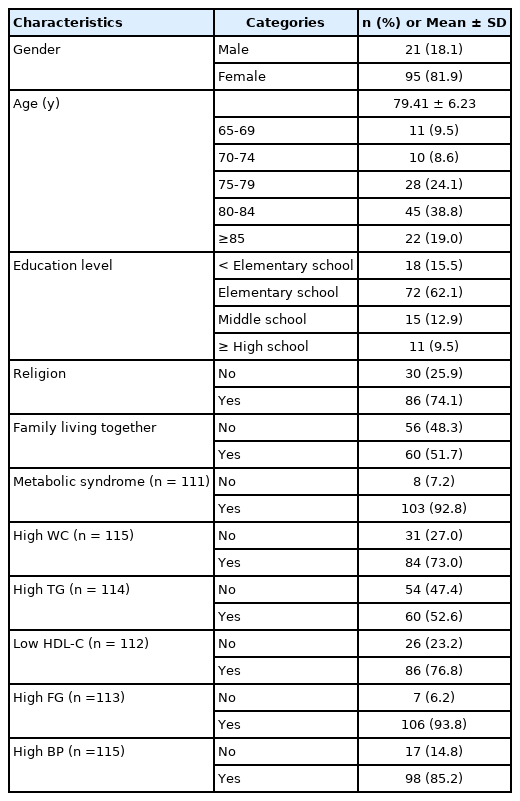
대상자 중 95명(81.9%)이 여자이었고, 평균 연령은 79.41±6.23세이었다. 최종 학력은 초등학교 졸업이 72명(62.1%)로 가장 많았고, 종교가 있는 대상자가 86명(74.1%), 가족과 함께 사는 대상자가 60명(51.7%)이었다. 대상자 중 103명(92.8%)이 대사증후군이 있는 것으로 나타났다(Table 1).
인지기능, 주관적 기억, 우울 및 수면
본 연구 대상자의 인지기능은 평균 24.13±3.82점이었고, 주관적 기억력은 평균 2.59±2.61점이었다. 우울은 평균 7.05±7.30점이었고, 수면은 평균 4.49±2.82점이었다(Table 2).
대상자의 일반적 특성과 대사증후군 여부에 따른 인지기능 및 주관적 기억력의 차이
대상자의 특성에 따른 인지기능은 여자가 남자보다 낮았으며(t=2.13, p =0.035), 연령(F=3.00, p =0.022)과 최종 학력(F=5.99, p =0.001)에 따라 차이가 있었다. 사후분석 결과 연령이 85세 이상인 경우 70-74세인 경우에 비해 인지기능이 낮았다. 또한 최종학력이 초등학교 졸업 미만인 경우, 중학교 졸업 이상인 경우에 비해 인지기능이 낮았으며, 초등학교 졸업인 경우 고등학교 졸업에 비해 인지기능이 낮았다. 또한 가족과 함께 살지 않는 경우 인지기능이 낮았다(t=−2.29, p =0.024). 대사증후군 여부에 따른 인지기능은 통계적으로 유의한 차이가 없는 것으로 나타났다(Table 3).

Differences in the Mini-Mental State Examination and Subjective Memory Complaint Questionnaire (n=116)
대상자의 특성에 따른 주관적 기억력은 연령(F=3.85, p =0.011)에 따라 차이가 있었으며, 사후분석 결과 연령이 85세 이상인 경우 70-79세에 비해 주관적 기억력이 떨어졌다. 종교가 있는 경우(t=−2.74, p =0.008) 주관적 기억력이 저하된 것으로 나타났다. 대사증후군 여부에 따른 주관적 기억력은 통계적으로 유의한 차이가 없었으나 중성지방이 낮은 경우(t=2.01, p =0.047), 혈압이 낮은 경우(t=2.23, p =0.039) 주관적 기억력이 저하된 것으로 나타났다(Table 3).
고 찰
본 연구는 지역사회 거주 노인을 대상으로 인지기능, 주관적 기억력, 우울, 수면 및 대사증후군 정도를 파악하고, 이들 변수 간의 관계를 분 석하였다는 점에 의의가 있다. 본 연구 결과 인지기능과 주관적 기억력은 우울과 관계가 있는 것으로 나타났다. 따라서 지역사회 거주 노인 중 우울 증상이 있는 경우 인지기능 또는 주관적 기억력 저하가 동반되었을 가능성이 있고, 인지기능이나 주관적 기억력 저하가 있는 경우 우울 증상이 있을 가능성이 있으므로 이러한 대상자에 대한 지속적인 관심이 필요하다.
본 연구에서는 객관적 인지기능과 더불어 주관적 기억력을 측정하였다. 연구 결과 본 연구 대상자 중 38.8%가 인지기능 장애가 있는 것으로 나타났으며, 이는 지역사회 거주 노인을 대상으로 한 선행연구 결과(38.8-43.5%)와 유사하였다[2,3]. 그러나 본 연구 대상자의 주관적 기억력 점수(2.59)는 60세 이상의 노인복지시설 이용 노인을 대상으로 한 선행연구 결과(4.19)보다 낮아 주관적 기억력이 높은 편인 것으로 나타났다[30]. 이는 지역사회 노인이 스스로 기억력 저하가 없다고 느끼더 라도 인지기능 장애가 있을 수 있으므로 지역사회 노인의 인지기능 평가 시 MMSE 등과 같은 객관적 도구를 함께 사용하는 것이 필요함을 시사한다.
본 연구 결과 인지기능은 성별과 연령, 교육 정도, 동거가족 여부에 따라 차이가 있는 것으로 나타나 선행연구 결과와 유사하였다[3,31–33]. 여성 노인은 남성 노인에 비해 인지기능이 더 낮았고, 85세 이상이거나 초등학교 졸업 이하일 때 인지기능이 낮은 것으로 나타났다. 추가 분석결과 85세 이상인 대상자 22명 중 20명이 여성이었으며, 남성 노인의 52.4%가 초등학교 졸업 이상인 것에 비해 여성 노인은 대다수(83.2%)가 초등학교 졸업 이하였다. 따라서 여성 노인의 인지기능이 더 낮게 나타난 것은 연령 및 교육 정도와 관련이 있을 것으로 사료된다. 또한, 본 연구 결과 동거가족이 있는 경우 독거에 비해 인지기능이 높은 것으로 나타났다. 이는 독거노인이 고립 생활을 함에 따라 가족 간의 유대관계 저하, 단순한 생활의 반복 등의 이유로 정서적, 인지적 자극이 부족하게 됨에 따라 인지기능이 떨어지는 것으로 생각된다[3,31]. 따라서 여성이거나, 나이가 많거나, 교육 정도가 낮거나, 동거가족이 없는 노인에 대한 인지기능 모니터링이 지역사회에서 체계적으로 이루어져야 함을 시사한다.
본 연구 대상자의 경우 연령에 따라 주관적 기억력에 차이가 있는 것으로 나타났다. 85세 이상일 때 주관적 기억력이 다른 연령에 비해 높은 것으로 나타났는데 이는 인지기능 저하로 인한 회상 오류 때문인 것으로 생각된다. 즉 고령 노인의 경우 인지기능 저하로 본인의 기억력 저하를 인식하지 못하고 있을 가능성이 있다. 또한 노인 스스로 본인의 건강상태를 긍정적으로 지각하고 있어서 주관적 기억력이 높게 측정되었을 수 있다[34]. 따라서 고령 노인에 대한 기억력 측정 시 주관적 방법으로 측정하는 것보다는 객관적인 다른 도구를 함께 사용하는 것이 적절할 것으로 판단된다.
본 연구 결과 인지기능과 주관적 기억력은 우울과 유의한 상관관계가 있는 것으로 나타났다. 이는, 여러 선행연구에서도 인지기능과 주관적 기억장애가 우울과 관계가 있다고 보고한 것과 일치하는 결과이다[7,31,35–37]. 본 연구는 횡단조사 연구이기 때문에 우울증에 의해 인지기능과 주관적 기억력이 저하되는지, 인지기능과 주관적 기억력 저하로 우울증이 유발되는지 구분하기 어렵다. 주관적 기억력은 치매 환자의 43%, 경도인지장애 환자의 38%에서 장애가 있다고 보고되었으며[38], 주관적 기억장애를 호소한 경우 치매 위험이 3-5배 높은 것으로 나타나[39,40], 주관적인 기억력 저하 인식이 치매의 위험을 예측하는데 중요한 요소임을 알 수 있었다. 따라서 본 연구 결과는 우울과 인지기능, 주관적 기억력 저하는 동반될 가능성이 높음을 시사하므로 우울 증상이 있는 노인의 인지기능 및 주관적 기억력과 인지기능 또는 주관적 기억력 저하가 있는 노인의 우울 여부에 대한 지속적 관심과 추적관찰이 필요할 것으로 생각된다.
본 연구 결과 수면은 인지기능 및 주관적 기억력과 관련이 없는 것으로 나타났다. 이는 60세 이상 지역사회 노인을 대상으로 한 전향적 연구에서 수면의 질이 좋을수록 인지기능(숫자 외우기, 시계 그리기, 단어 목록 회상)이 높다고 보고한 선행연구 결과[41]와 51-96세 흑인을 대상으로 한 연구에서 수면의 질이 나쁜 경우 뉴스나 신문의 특정 내용을 기억하거나 자신의 집과 직장 등의 장소를 기억하는데 어려움이 있는 것으로 보고한 것[42]과 상반된 결과이다. 본 연구 결과가 선행연구 결과와 차이를 보이는 것은 본 연구의 대상자 대부분(60.3%)이 수면의 질이 좋았기 때문일 수 있으며, 또한 연구에서 사용한 도구의 차이에서 기인한 것일 수도 있다. 그러나 수면 문제는 건강한 노인의 인지기능과 수행능력을 저하시켜 인지기능을 낮춘다는 보고가 있으므로[43] 수면과 인지기능의 관계에 대한 추가적인 연구가 필요할 것으로 판단된다.
본 연구 대상자의 경우 대사증후군 여부에 따른 인지기능 및 주관적 기억력 점수에 차이가 없었다. 이는 폐경기 여성(평균 연령 66세)을 대상으로 한 선행연구에서 대사증후군과 인지기능 저하가 관계가 있다고 보고한 결과와는 상반된다[44]. 그러나 국내 60세 이상 노인을 대상으로 한 선행연구에서는 대사증후군 유무가 인지기능에 영향을 미치지 않았던 보고와는 일치하는 결과로, 대사증후군과 인지기능은 관계가 없었으나 유전자형에 따라 혈중 고밀도지단백 콜레스테롤이 낮은 경우 인지기능 저하 위험을 높인다고 보고하였다[14]. 따라서 대사증후군과 인지기능의 관계를 규명하기 위해서는 유전자형을 함께 고려하는 것을 권고한다.
본 연구의 제한점은 첫째, 일부 지역사회 거주 노인 중 연구 참여에 동의한 노인을 대상으로 하였기 때문에 일반화하기에 어려움이 있다. 둘째, 본 연구는 횡단적 연구이기 때문에 변수 간에 인과관계를 정확히 파악하는데 제한점이 있다. 셋째, 자료 수집의 정확성을 위하여 타당성이 증명된 도구를 사용하고, 연구원이 일대일 인터뷰를 통해 자료 수집을 하였으나, 후향적 설문조사를 이용하여 평가하였기 때문에 특히 인지기능 저하 노인의 경우 회상 오류가 있을 가능성이 있다. 이러한 본 연구의 제한점에도 불구하고, 본 연구는 지역사회 거주 노인의 인지를 다면적으로 파악하기 위하여 객관적 인지기능과 주관적 기억력으로 구분하여 측정하였다는 장점이 있다. 또한 지역사회 거주 노인의 인지기능 및 주관적 기억력에 대한 관련요인들을 규명함으로써 추후 지역사회 거주 노인의 인지 향상을 위한 간호중재 프로그램 개발의 기초자료를 제공하였다는 점에서 간호학적 의의가 있다.
결 론
본 연구 결과 지역사회 거주 노인의 인지기능과 주관적 기억력은 우 울과 상관관계가 있었다. 즉, 인지기능 또는 주관적 기억력이 안 좋을수록 우울 점수도 나빠졌다. 따라서 인지기능 저하와 주관적 기억력 저하, 우울은 동반되어 나타날 수 있음을 염두에 두고 지역사회 노인의 건강 사정 및 중재를 위한 방안을 마련하는 것이 필요하다. 본 연구 결과를 토대로 다음과 같은 제언을 하고자 한다. 첫째, 다양한 지역과 환경에 거주하는 노인을 대상으로 표본 수를 늘려 본 연구 결과를 검증하는 것이 필요하다. 둘째, 인지기능 및 주관적 기억력과 우울의 선후 관계를 파악하기 위하여 횡단 연구를 제안한다. 셋째, 본 연구에서 도출된 결과를 기반으로 지역사회 노인의 인지기능 및 주관적 기억력을 향상하기 위한 중재프로그램을 개발하고 그 효과를 평가하는 연구가 이루어져야 할 것이다.
Acknowledgements
This study was supported by the Yeungnam University College Research Grants in 2019.
Notes
No potential conflict of interest relevant to this article was reported.