퇴원손상심층조사 자료를 이용한 영아 병태 및 손상 이환율과 치료 호전율
Infant Conditions, Damage Morbidity and Treatment Recovery Rate using Korean National Hospital Discharge Injury Survey
Article information
Trans Abstract
Objectives
The purpose of this study was to investigate the morbidity and treatment recovery rates for the conditions and injuries of infants who were hospitalized and treated.
Methods
The analysis was based on infants under the age of 1 from the 2nd-15th data (patients discharged from 2006 to 2018) of the Korea Centers for Disease Control and Prevention's ‘In-Depth Discharge Injury Survey’.
Results
As a result of the study, it was confirmed that most infants admitted to the hospital from 2006 to 2018 improved and were discharged with an overall improvement rate of 98.47%. In addition, the morbidity rate of infants admitted to hospitals with specific conditions originating before and after birth showed a steady decrease, but increased around 2018, and the morbidity rate of infants hospitalized due to injury showed a gradual decrease, and showed a sharp decline after 2015. It was found that the overall infant condition improvement rate increased and the injury morbidity rate was rapidly decreasing.
Conclusion
If systems and policies are established to provide medical services to mothers and newborns who are in medically vulnerable groups, as well as to improve the high-risk maternal emergency system and high-risk neonatal intensive care unit, it is possible to reduce the risk of diseases and unintentional damage that can occur before and after childbirth. Therefore, it is suggested that the morbidity rate can be improved.
서 론
우리나라 청년의 교육 수준 향상과 이에 따른 사회 진출로 결혼 연령이 점점 늦어지고 있다. 우리나라 청년층 교육 수준이 높아지며 사회적 영향력이 증가함으로 인해 결혼 적령기의 기준이 되는 연령이 높아지고 있다. 통계청 조사에 의하면 1990년 여성의 평균 초혼 연령은 24.8세, 2020년 평균 초혼 연령은 여자 30.8세로, 30년 동안 6세 정도 증가하였다. 결혼이 늦어지는 만큼 여성의 첫 출산 연령이 늦어져 산모 연령도 높아져 1993년 산모의 평균 출산 연령은 27.5세, 2019년 산모 평균 출산 연령은 33.0세로 대략 5.5세 높아졌다[1]. 여성의 첫 출산 연령이 높아질수록 임신관련 합병증을 가지는 고위험 산모가 증가하고 있으며, 신생아 측면에서 미숙아, 저체중출생아, 선천성대사이상을 가진 아기의 출산 또한 증가하고 있다[2].
한 국가의 보건 상태를 반영하는 중요한 지표로 영아사망률을 전 세계적으로 활용하고 있다. 우리나라 영아사망률은 2009년 1,000명당 3.2명에서 2019년 1,000명당 2.7명으로 상당히 감소하였고, 특히 경제협력개발기구(Organisation for Economic Co-operation and Develop-ment, OECD) 평균 영아사망률 4.1명보다 더 낮은데, 이는 고위험 신생아(저출생체중아, 미숙아 및 선천성 이상아)의 생존율이 높아지고 의료체계를 갖춘 시설분만율의 증가, 응급의료시스템이 좋아짐에 따라 꾸준히 감소하는 경향이 나타나고 있으며[3], 2009년 3.2명, 2019년 2.7명으로 상당히 감소하였고 OECD 평균 영아사망률 4.1명 보다 낮은 수준을 보인다. 하지만 임신 중 분만 후 42일 이내에 발생한 모성사망은 2019년 기준 십만 명 당 9.9명으로 OECD 회원국의 모성사망비 평균 8.9명 보다 높은 수준을 유지하고 있다[4].
통계청의 사망원인통계의 경우 영아의 성별, 사망일시, 사망 장소, 사망원인, 사망 종류 등 사망과 관련된 자료만 제시되고 있어 생존 시의 정보, 영아의 치료 결과에 대한 자료를 이해하는 데는 한계가 있다.따라서 통계청의 사망통계자료를 활용한 ‘영아 사망’에 대한 선행연구가 많았지만 치료의 결과로 사망에 이르지 않은 영아의 치료 및 건강 상태 호전을 제시하는 연구는 부족하다. 또한 질병에 걸렸지만 사망하지 않고 호전되는 경우와 병원에 입원하여 치료를 받은 영아에 대한 질병 이환여부, 손상의 유무, 치료의 결과를 평가하는 것도 중요한 부분이지만 국가차원의 데이터가 없다. 이러한 한계점을 보충하고자 본 연구에서는 퇴원손상심층조사를 활용하였다. 퇴원손상심층조사는 의료기관 퇴원환자에 관한 조사이며 전체 퇴원환자에 대한 조사와 손상 퇴원환자 심층조사로 구성되어 있다.그 결과, 퇴원환자에 대한 의료기관 정보, 인구사회·지리학적 정보, 환자의 내원 정보, 질병 및 치료에 관한 정보로 구성되어 있고 손상 퇴원환자의 경우 손상관련 심층정보(손상 의도성, 손상 발생장소, 손상 기전, 손상 시 활동, 손상 발생일 등)를 파악할 수 있다. 전체 퇴원환자의 경우 주진단코드, 수술코드, 치료결과, 퇴원 후 향방 등을 알 수 있는 장점을 지니고 있다.
본 연구에서는 퇴원손상심층조사 자료를 기반으로 영아 입원 시 호전율이 개선되고 있는지, 출생 전후기에 기원한 특정 병태 및 손상에 의한 질병 이환율, 치료 결과에서 사망률이 감소하고 있는지 알아보고 영아 건강관리 및 모자보건정책 수립을 위한 기초 자료를 제공하고자 한다.
연구 방법
연구대상
본 연구는 질병관리청 퇴원손상심층조사의 2-15차 자료(2006-2018년 퇴원환자) 2,773,351건 중 만 1세 미만 영아에 해당하는 134,018건을 선택하여 ‘진단뿐, 치료 안 함’ 1,207건, ‘불명’ 12건, ‘가중값’이 없는 9건을 제외한 132,790건을 분석대상으로 하였다.
질병관리청 홈페이지에서 ‘퇴원손상심층조사 원시자료 이용 신청서’를 작성하여 심사 승인을 받은 후 2005년 퇴원환자조사 자료부터 2018년 조사 자료까지 제공받았으며 데이터 항목과 유형이 불일치하는 2005년 1차 조사 자료는 제외하였다.
연구도구
치료결과의 분류 정의
퇴원손상심층조사에서 치료결과는 호전됨, 호전 안 됨, 진단뿐, 치료안함, 가망 없음, 사망, 기타, 불명으로 분류된다. 그 중 호전됨은 ‘호전됨(완쾌, 경쾌)’으로 나머지는 ‘호전 안 됨’으로 정의하였다.
자료분석
제13차 퇴원손상심층조사 원시자료 이용지침서에 따라 복합표본의 추정방법으로 가중치를 두어 추정하였고 자료의 통계분석은 SAS 9.4 (SAS Institute Inc., Cary, NC, USA) 프로그램을 사용하였다.
퇴원손상심층조사의 목표모집단은 전국 일반병원에서 퇴원한 모든 환자이다. 그러나 현실적인 조사여건을 감안하여 결정한 조사 모집단은 전국 종합병원, 병원, 보건의료원 등 100병상 이상의 일반병원에서 퇴원한 모든 환자로 정의하였으며, 단일과만 진료하는 100병상 이상 병원과 요양병원, 노인전문병원, 보훈병원, 국군병원, 재활병원 등은 조사 대상에서 제외하였다. 퇴원손상심층조사 표본설계는 단순임의표본설계가 아닌 2단계 층화집락표본설계를 이용하여 추출되었으므로, 자료 분석 시 이러한 복합표본설계 내용을 반영하도록 권고하고 있다. 복합표본설계에서 모수 추정 시 최종 추출단위(병원 또는 환자)에 대해 가중치를 산출하여 추정하도록 한다. 퇴원손상심층조사의 가중치 종류는 크게 병원단위의 가중치와 표본병원 내 환자 단위의 가중치로 분류하고, 가중치를 적용하여 퇴원환자 추정치의 대표성 및 정확성을 높일 수 있도록 하였다.
연구 결과
자료의 특징
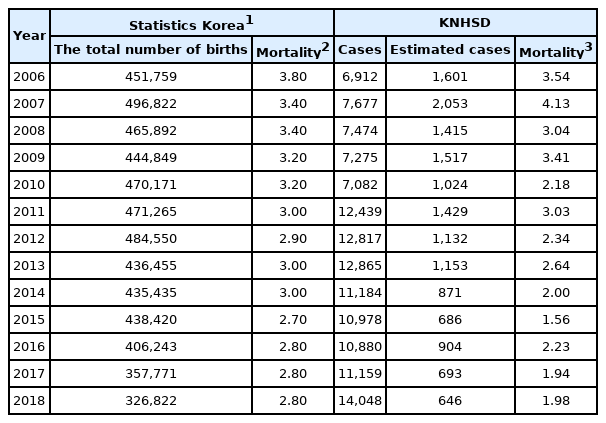
통계청의 인구동향조사에 따른 총 출생아수는 2007년 496,822명으로 가장 높고, 2012년 484,550명으로 두 번째로 높았다. 가장 높았던 2007년에 비교하면 2017년 357,771명, 2018년 326,822명으로 최근 출생아수가 상당히 낮았다. 통계청의 사망원인조사에 따른 영아의 1,000명 당 사망률은 2006년 3.80명, 2018년 2.80명으로 감소하는 추이를 보였다. 통계청 자료의 총 출생아 중에서 퇴원손상심층조사 자료의 치료 결과로 사망한 영아의 사망률은 2006년 3.54명, 2018년 1.98명으로 상당한 감소를 보였다(Table 1).
연도별 추이
퇴원손상심층조사 대상자 중 전체 건수에 대한 추정건수 중 사망한 건수에 대한 영아의 사망률은 2006년 8.86%, 2018년 4.50%로 상당한 감소를 보였다(Table 2).
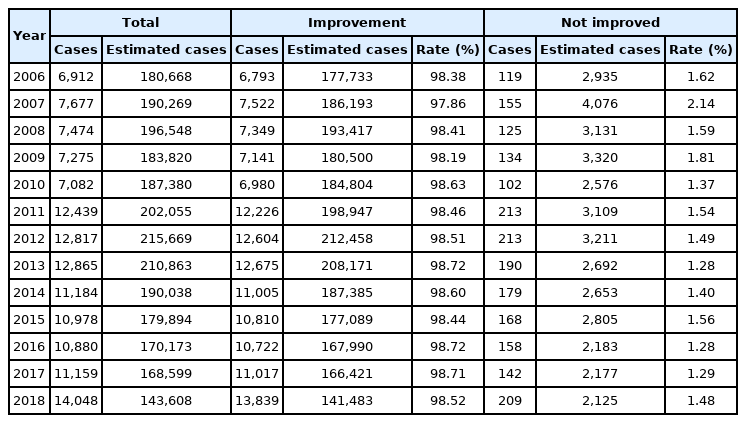
전체 대상자 중 연도별 치료결과에서 ‘호전됨’ 중 2006년 총 출생아 6,912명, 추정된 출생아 180,668명, 98.38%로 나타났으나, 2018년에는 총 출생아 14,048명, 추정된 출생아 143,608명, 98.52%로 꾸준히 증가하는 추이를 보였다(Table 3).
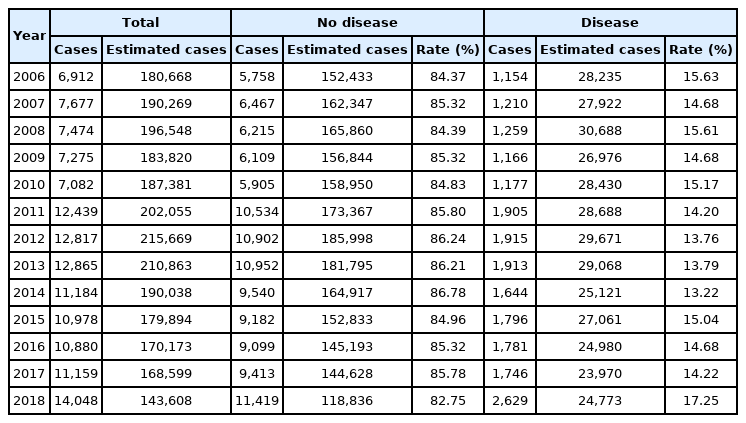
전체 대상자 중 연도별 출생 전후기에 기원한 특정 병태에 해당하는 질병을 진단 받은 대상자는 2006년 1,154명, 추정된 대상자는 28,235명, 15.63%로, 2014년 1,644명, 추정된 대상자 25,121명, 13.22%로 나타나 꾸준히 감소하는 경향을 보이다가 2014년 이후로 2015년 1,796명, 추정된 대상자 27,061명, 15.04%, 2016년 14.68%, 2017년 14.22%, 2018년 2,629명, 추정된 대상자 24,773명, 17.25%로 급격하게 증가하는 추이를 보였다(Table 4).
출생 전후기에 기원한 특정병태 질환별 이환율은 ‘태아 및 신생아의 출혈성 및 혈액학적 장애’에서 총 대상자 21,824명, 추정된 대상자 381,441명, 15.76%로 가장 높았고, ‘임신기간 및 태아 성장과 관련된 장애’가 총 대상자 15,695명, 추정된 대상자 254,206명, 10.51%로 나타나 두 번째로 높았다(Table 5).
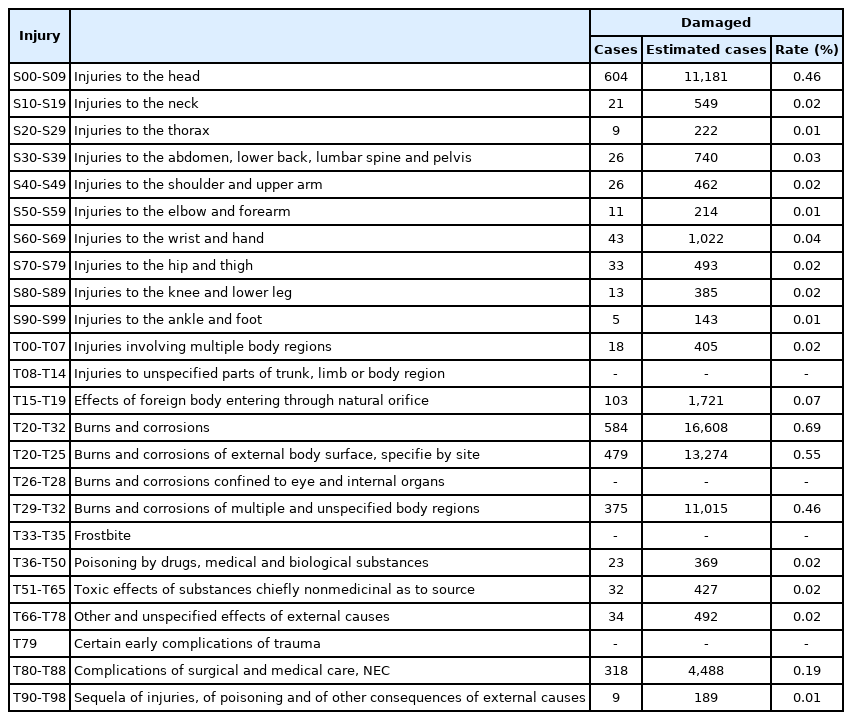
전체 대상자 중 연도별 손상에 의한 이환율로는 2006년 총 대상자 6,912명, 추정된 대상자 180,668명에서 손상에 의한 이환율은 대상자 34명, 추정된 대상자 762명, 0.42%에서 2014년 총 대상자 11,184명, 추정된 대상자 190,038명에서 손상에 의한 이환율은 대상자 61명, 추정된 대상자 1,880명, 0.99%로 꾸준히 증가함을 보이다가 2015년 0.64%로 급격히 감소한 이후 2018년에는 0.30%로 상당히 감소하였고(Table 6), 손상 원인별 이환율은 ‘화상 및 부식’이 총 대상자 584명, 추정 대상자 16,608명, 0.69%로 가장 높고, ‘머리의 손상’이 총 대상자 604명, 추정 대상자 1,1181명, 0.46%로 두 번째로 높았다(Table 7).
고찰 및 결론
본 연구는 퇴원손상심층조사 자료를 이용하여 만 1세 미만 영아의 특정병태에서의 질병 이환율, 영아 치료 호전율을 분석하여 영아의 건강관리 및 모자보건정책 수립을 위한 기초자료를 제공하고자 하였다. 통계청에서 발표한 영아사망률과 퇴원손상심층조사에서 영아의 사망률 두 자료 모두 영아 사망률은 감소하였지만 통계청 자료보다 퇴원손상심층조사에서 사망률이 비교적 크게 감소하는 추이를 보였다. 이는 영아의 건강에 문제가 생겼을 때 병원에 신속히 오지 못하여 사망하는 경우가 있다고 추정된다. 퇴원손상심층조사 기반 출생아 중 영아 사망률이 감소하였고 치료결과에서 호전을 보인 영아의 수는 꾸준히 증가하는 것으로 보아 영아의 이송체계를 조직화하고 영아 치료 시스템을 효율적으로 운영할 수 있는 대책이 세워진다면 영아 사망률을 줄일 수 있을 것으로 보인다.
출생 전후기에 기원한 특정 병태(P00-P96)로 입원한 영아의 수는 감소하는 추이를 보이다가 2018년에는 증가하는 추이를 보였다. ‘태아 및 신생아의 출혈성 및 혈액학적 장애(P50-P61)’에서 가장 높았고, ‘임신기간 및 태아 성장과 관련된 장애(P05-P08)’와 ‘산모요인과 임신, 진통 및 분만의 합병증에 의해 영향을 받은 태아 및 신생아(P00-P04)’가 다음으로 높았다. ‘태아 및 신생아의 출혈성 및 혈액학적 장애(P50-P61)’는 신생아 출혈, 신생아 황달, 신생아의 파종성 혈관 내 응고 등의 질병을 포함한다. 신생아 출혈에는 여러 가지 원인이 있을 수 있지만 주목할 만한 신생아 출혈은 ‘뇌실 내출혈’이다. 뇌실 내출혈이란 정상적으로 뇌척수액이 차있는 뇌실에 출혈이 생기는 것인데 출생체중이 1,500 g 이하인 경우 높은 빈도로 발생하고 있다. 이는 미숙아에서 생길 수 있는 출혈이고 출생 후 미숙아 관리와 미숙아 출생을 예방하기 위한 산모의 건강관리가 잘 이루어질 경우 개선될 수 있다고 생각된다[5]. 신생아 황달의 경우 만삭아의 60%, 미숙아의 80% 정도로 관찰되며 자연적으로 소실되는 생리적 황달이 대부분이다. 하지만, 고빌리루빈혈증의 경우 신경학적 후유증을 남길 수 있기 때문에 신경학적 후유증을 미리 방지하는 노력이 필요할 것으로 보인다[6]. 출생 전후기에 기원한 특정병태로 입원한 영아가 2018년 이후 급격하게 증가한 것은 35세 이상이고 연령 산모와 25세 미만의 저연령 산모에서 모체측 원인으로 인하여 영아에게 질환이 발생할 수 있기 때문에 산모가 출생아의 건강위험에 관심이 많아지면서 임신 후반기부터 산전관리를 강화하기 위해 초음파검사와 다양한 산전검사를 실시하고 일차적 예방의 차원에서 방지하려고 노력하는 것으로 생각된다[7].
손상(S00-S99, T00-T98)에 의해 입원한 영아의 수는 2006년부터 꾸준히 증가하다가 2015년 이후 급격하게 감소하는 추이를 보였다. 만 1세 미만 영아에서 나타날 수 있는 손상은 대부분 ‘화상’이었고 ‘머리의 손상’과 ‘달리 분류되지 않은 외과적 및 내과적 치료의 합병증’으로 손상을 입은 영아가 많았다. 영아에서 높은 건수의 이환율을 가지는 ‘화상(T20-T32)’은 퇴원손상심층조사뿐만 아니라 응급실손상환자심층조사에서도 4세 이하 소아에서 발생빈도가 26.9%로 다른 연령대에 비해 높다고 보고되었다[8]. 어린이에게 발생하는 화상사고는 대부분 집안에서 어른들이 방심한 사이에 많이 발생한다. 이는 아동의 보행이 자유로워지면서 행동반경은 커지지만 위험을 인지하고 대처하는 능력은 부족하기 때문에 예방 가능한 비의도적 손상으로 이어질 수 있음을 시사하고 있다. 성인과 같은 강도의 화상이라 할지라도 피부가 약한 영아에게 화상은 치명적인 후유증을 남길 수 있다[9]. 특히 영아 화상 사고는 보호자의 역할이 중요하다. 맞벌이 증가로 영아에 대한 집중도가 떨어졌기 때문에 평소 보호자를 대상으로 응급조치교육을 강화하는 것이 필요하다.
‘화상’ 다음으로는 ‘머리의 손상(S00-S09)’이 이환율이 높은데 이는 출산 전· 후 신생아에게 비의도적인 ‘머리의 손상’이 많을 것으로 사료된다. 출산 시 자연분만 과정에서 태아의 머리가 골반 출구를 통과할 때 압박을 받거나 끄는 힘에 의해 발생할 수 있다. 이러한 경우 두부손상으로 산류, 건막 하 출혈 등이 있을 수 있다. 또한 만 1세 미만의 영아는 스스로 몸을 가누지 못하기 때문에 보호자에 의해 혹은 비의도적 상황에 의해 ‘떨어짐’이 발생할 수 있고 이런 과정에서 머리에 외상이 발생할 수 있다.
‘달리 분류되지 않은 외과적 및 내과적 치료의 합병증(T80-T88)’에는 ‘주입, 수혈 및 치료용 주사에 따른 합병증’, ‘인공삽입장치에 대한 합병증’이 포함되어있다. 출산 후 자가 호흡 가능 유무, 1,500 g 미만의 저체중 등의 이유로 신생아 중환자실로 이송되는 경우가 많다. 입원과정에서 신생아가 주사 치료를 받거나 수혈을 받은 후 합병증이 있을 수 있고, 생명유지에 필요한 인공삽입장치를 사용할 경우 부작용으로 합병증이 생길 수 있다. 인공삽입장치 중 기관 삽관은 자가 호흡이 불가능한 신생아에게 아주 흔한 처치 중에 하나이다. 신생아에서 기관 및 식도 손상이 발생할 수 있는데 이는 기관 삽관의 중하고도 드문 합병증이다. 신생아에서 기관 삽관 중 발생한 기관 및 기관지 손상은 높은 사망률을 보이는 질환이기 때문에 즉각적인 진단과 치료가 요구된다[10]. 2014년에는 소아 경증환자의 불가피한 야간 응급실 이용 불편 해소 및 응급실 과밀화 경감을 위해 달빛어린이병원 제도를 도입하였다. 또한 서울대학교 병원을 비롯한 7개의 대학병원에서 지역 거점 어린이병원을 운영하고 있다. 이런 제도를 통해 손상의 원인으로 가장 높은 비율을 차지했던 ‘화상’에 대한 응급처치가 신속히 이루어질 수 있고 ‘화상’뿐만 아니라 다른 손상에 대한 이환율도 감소할 수 있을 것으로 생각된다.
앞서 서론에서 밝혔듯 영아의 사망률은 국가의 중요한 경제적 지표로 사용되고 있지만 사망률이 아닌 질병을 가진 영아의 건강 수준을 알 수 있는 지표는 부족하다. 본 연구에서는 영아의 치료 호전율을 보고자 하였고 입원 치료를 받은 영아의 호전율이 높기 때문에 건강에 이상이 생긴 영아를 신속하게 병원에 방문할 수 있으면 전체 인구의 영아 건강수준이 증가할 수 있을 것이라고 사료된다. 우리나라 출생 연령이 증가한 결과로 고위험 출산이 증가하고 있으므로 영아 건강관리를 위한 대상이 넓어져야할 것이다. 이를 위해 고위험 산모의 출산 과정에서 건강한 출산을 할 수 있도록 돕기 위한 지원 방법의 재정비가 필요할 것으로 생각된다. 또한 고위험 출산의 결과로 태어난 미숙아, 저체중아 등에 대한 신생아 집중치료실 확대가 필요하다. 신생아 집중치료실의 지역 불균형 문제는 과거부터 대두되어왔다. 5년간 신생아 집중치료실이 상당히 감소하였고 이의 가장 큰 원인으로는 신생아중환자실 등급화 기준을 충족시킬 수 없어 신생아 중환자실을 축소 및 폐쇄였고 산과인력 감소로 인한 의료인력 부족이었다[11]. 대부분 권역별로 이루어지므로 권역 센터를 강화할 필요가 있다. 타지역 전원도가 높은 지역으로 충청, 강원 지역이었고 출생 지역 내에서 신속히 관리를 할 수 있도록 지역화가 필수적이다[12]. 우리나라에는 고위험산모 응급이송시스템 구축이 제도화 되어있지 않으므로 산모의 응급상황 발생 시 의료기관이 직접 이송을 담당하고 있다[13]. 신생아 중환자실뿐만 아니라 고위험 산모가 안전하게 출산할 수 있도록 고위험 산모 응급시스템 구축도 필요하다. 더 나아가 다문화 가정과 저소득층 혹은 한부모 가정 등 의료 서비스 이용의 사각지대에 놓여있는 영아들을 위한 의료서비스 지원 방법 확대 및 관리 방법의 재정비를 고려해야 함을 제언한다. 2015년부터는 산모·신생아 건강관리 지원사업의 지원 대상 범위가 넓어졌다. 산모·신생아 건강관리 지원 사업은 출산가정에 건강 관리사를 파견하여 산후관리를 지원함으로써 산모와 신생아의 건강을 증진하고 출산가정의 경제적 부담을 경감시켜주는 사업이다. 기존에 소득을 기준으로 지원하던 대상뿐만 아니라 2015년부터 새터민, 미혼모 가정에도 건강관리사가 파견됨으로써 의료서비스 이용의 사각지대에 놓여있는 산모들이 서비스를 받을 수 있게 되었다. 건강관리사에 의한 신생아 청결, 위생에 대한 관리가 철저하게 이루어질 수 있었다고 생각된다. 특히 2017년에 신생아 중환자실 집단 감염 사건 이후로 신생아 집중치료실 감염관리에 대해 큰 주목을 받았다. 이를 계기로 건강보험심사평가원에서 ‘주사제 안전사용을 위한 종합개선 방안 연구결과’와 ‘주사제 충전량 가이드라인’ 그리고 질병관리청에서 ‘신생아중환자실에서의 감염예방관리’ 등 제도적으로 보안하여 원인불명의 다수 사망 사고에 대한 보고체계를 개선하고, 신생아중환자실 평가기준 개선을 실시하였기 때문에 손상에 의한 입원은 더욱 감소할 것으로 예상된다.
퇴원손상심층조사 자료에는 입원을 하지 않은 영아는 포함되지 않아 출생 즉시 사망했거나 극히 빈곤하거나 학대가능성 혹은 정상 무병상태의 아기들이 포함되지 않을 수 있고 정상 무병상태의 아기들이 많을 것으로 추정될 수 있다. 또한 특별한 경우를 제외하고는 치료가 경미하거나 치료의 필요성이 없어서 입원하지 않았다고 추정할 수도 있다. 따라서 출생아수와 사망률이 통계청 자료보다 작게 추정된 점, 입원 없이 사망한 경우 및 입원하지 않은 영아를 모두 포함하지 못한 연구의 제한점에 따라 본 연구의 영아 치료 호전율이 과대 추정되었을 가능성이 있다. 추후 연구 자료의 보안을 통해 심층적인 연구가 수행되길 기대한다.